Dermatologie
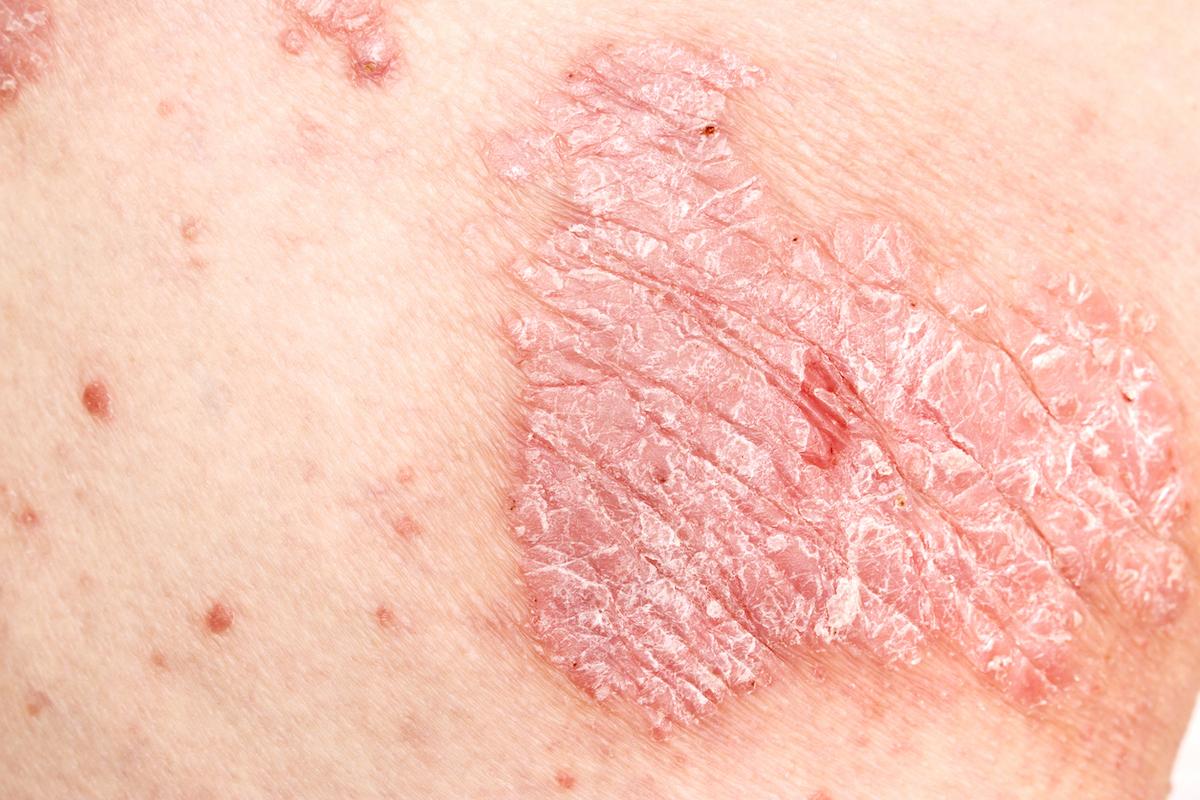
Psoriasis : au-delà de la peau, l’inflammation intestinale liée à l’immunité innée
Près de la moitié des patients souffrant d’un psoriasis cutané auraient une infiltration immunitaire intestinale active et une perméabilité accrue de la paroi duodénale. Cette inflammation, qui serait de nature innée, pourrait éclairer l’association entre psoriasis, symptômes gastro-intestinaux et risque accru de maladies inflammatoires chroniques de l’intestin.
- Lipowski/istock
Longtemps considéré comme une pathologie cutanée isolée, le psoriasis est aujourd’hui reconnu comme une maladie inflammatoire systémique, impliquant notamment des atteintes cardiovasculaires, endocriniennes, articulaires et digestives. Les patients psoriasiques ont en effet plus fréquemment des symptômes gastro-intestinaux (douleurs, ballonnements, diarrhées) et un risque accru de maladies inflammatoires chroniques de l’intestin (MICI) telles que la maladie de Crohn.
Partant du constat que des travaux antérieurs montrent une infiltration de mastocytes et d’éosinophiles dans la muqueuse duodénale de personnes psoriasiques, des chercheurs ont mené une nouvelle étude pour examiner plus finement la perméabilité et l’inflammation intestinale associées à cette dermatose.
Les résultats, publiés dans Biochimica et Biophysica Acta, indiquent qu’environ la moitié des patients psoriasiques (9 sur 18) auraient une perméabilité accrue de la muqueuse duodénale, suggestive d’un “leaky gut”. Cette hyperperméabilité s’accompagne d’une infiltration notable de cellules immunitaires (éosinophiles, mastocytes, macrophages et lymphocytes CD8⁺) marquées par une forte activation inflammatoire. De plus, l’élévation de certains médiateurs pro-inflammatoires (IL-17A, IL-13, IL-2 et IL-20) dans la muqueuse intestinale semble corrélée avec l’intensité des symptômes digestifs rapportés.
Un lien entre perméabilité intestinale et douleurs digestives
Au-delà du constat global d’une inflammation à bas bruit dans l’intestin grêle, l’analyse détaillée des sous-groupes met en évidence plusieurs points saillants. Premièrement, les patients qui ont une perméabilité intestinale augmentée rapportent davantage de douleurs abdominales et de ballonnements, suggérant un lien direct entre l’altération de la barrière muqueuse et la symptomatologie fonctionnelle.
Deuxièmement, l’augmentation de l’expression de marqueurs d’activation sur les éosinophiles et les macrophages (dont près de 80 % avaient un phénotype pro-inflammatoire) laisse penser que les cellules innées jouent un rôle déterminant dans la physiopathologie locale. Enfin, l’évaluation sanguine de cytokines pro-inflammatoires montre une bonne corrélation avec les paramètres tissulaires, ce qui oriente vers la possibilité de biomarqueurs sériques chez les patients atteints de psoriasis.
Un travail intéressant mais sur une petite série
Les données proviennent d’un travail mené auprès de 18 patients atteints de psoriasis et 15 témoins sains, tous sans diagnostic préalable de pathologie intestinale. Des biopsies duodénales et coliques ont été réalisées lors d’examens endoscopiques, puis analysées par cytométrie en flux et immunohistochimie pour caractériser les populations immunitaires (mastocytes, éosinophiles, macrophages, lymphocytes T). Parallèlement, la perméabilité de la muqueuse a été évaluée grâce aux chambres de type Ussing, et des dosages d’interleukines et marqueurs inflammatoires ont été effectués dans les échantillons sanguins et fécaux (ELISA, multiplex).
Malgré un effectif relativement restreint, la cohérence des résultats entre sites (duodénum vs côlon) et la reproductibilité des paramètres mesurés suggèrent une bonne validité interne. Cependant, l’extrapolation à des populations plus hétérogènes (formes sévères de psoriasis, patients sous divers traitements immunomodulateurs) nécessitera des études ultérieures de plus grande envergure.
Sur le plan pratique, la mise en évidence d’une inflammation asymptomatique ou paucisymptomatique dans la muqueuse intestinale des patients psoriasiques incite à une surveillance plus étroite de leurs troubles digestifs. À terme, un dépistage ciblé de la perméabilité intestinale pourrait être envisagé afin de prévenir les complications et de mieux identifier les sujets à risque de développer une MICI. Les futures recherches devraient porter sur l’impact de diverses options thérapeutiques (biothérapies anti-IL-17, inhibiteurs de TNF-α...) sur l’intégrité de la barrière intestinale et l’évolution des symptômes digestifs, ouvrant la voie à une prise en charge plus globale du psoriasis.