Cardiologie
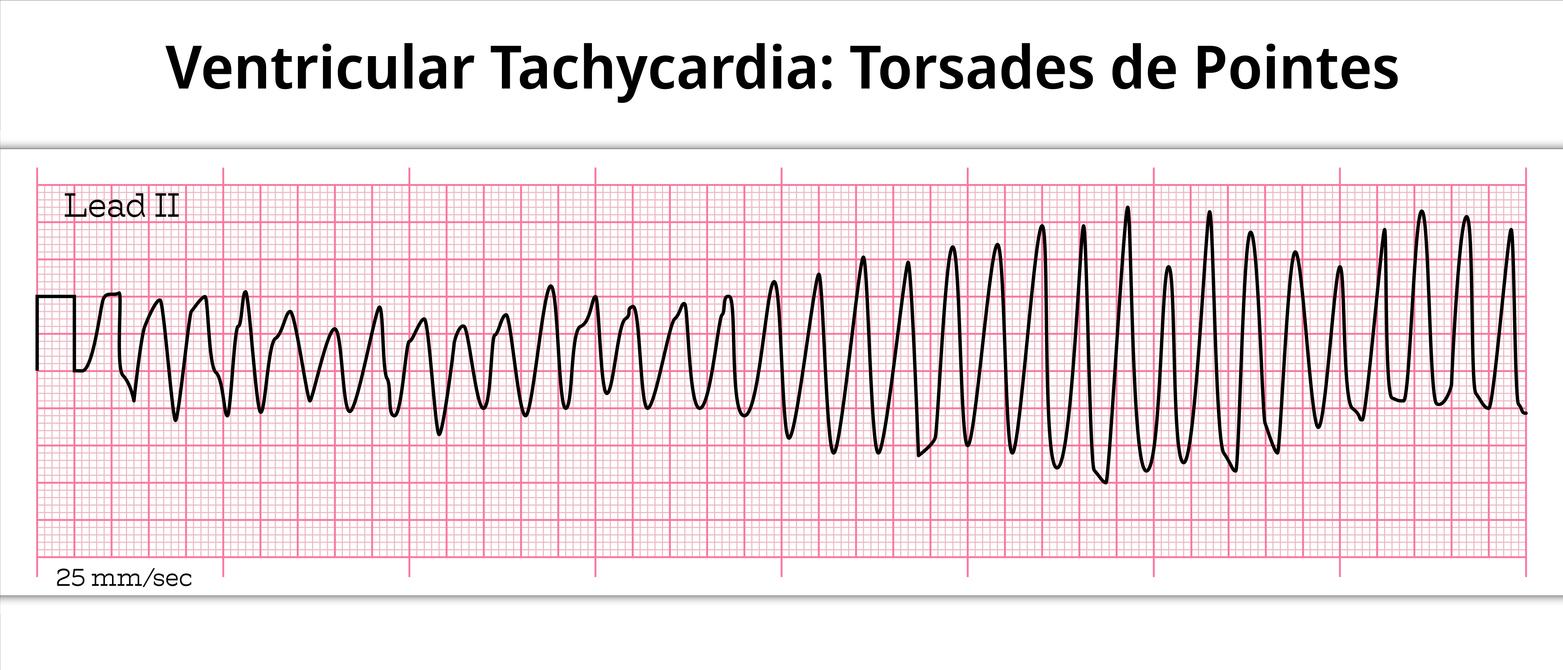
Tachycardie ventriculaire : 40 % de mortalité après ablation par cathéter
Le taux de mortalité à 10 ans après ablation par cathéter d’une tachycardie ventriculaire est proche de 40 % chez les patients quels que soient leurs antécédents cardiaques.

- CherriesJD/iStock
Principale option de traitement de la tachycardie ventriculaire (TV), l’ablation par cathéter n’a plus à prouver son efficace. Les études concernant les résultats de cette intervention n’excédant en général pas 2 ans, il était important d’avoir des connaissances plus approfondies sur le long terme. Ainsi, une étude allemande, parue dans le JAHA en décembre 2024, a ainsi pu montrer une mortalité d’au moins 40 % à 10 ans de l’ablation chez les patients à antécédents variés.
Rappelons que cette intervention est effectuée sous anesthésie locale ou générale selon le type de TV. Elle cible le ventricule droit ou gauche majoritairement par voie endocavitaire. Le cathétérisme du VG se fait par voie trans-septale via l’artère fémorale, sous guidage échoguidée. Dans certains cas, le cathéter est placé en épicardique par ponction au niveau de la xyphoïde. L’ablation est le plus souvent effectuée par radiofréquence et moins fréquemment par cryoablation.
Une étude allemande de patients "tout-venant"
L’étude multicentrique et prospective germanique en question a rassemblé tous les résultats cliniques à 10 ans de l'ablation de la TV chez les patients inscrits au registre prospectif allemand d'ablation (Institut für Herzinfarktforschung, Ludwigshafen, Allemagne). La participation était volontaire pour les patients et les praticiens. Cinquante-cinq centres d'électrophysiologie, dont 38 centres spécialisés dans l'ablation des TV, ont accepté d'y prendre part.
Le suivi a été effectué sur 334 patients ayant présenté une TV entre avril 2007 et avril 2011. Parmi eux, 118 (35 %) n’avaient aucune cardiopathie, tandis que 216 (65 %) en étaient porteurs (cardiomyopathie dilatée, hypertrophique, valvulaire, hypertensive, congénitale ou ischémique). Un sous-groupe a été mis à part : celui des cardiopathies ischémiques qui comptait 161 (75 % des cardiopathies recrutées) personnes.
Les patients atteints de cardiopathie et d'insuffisance cardiaque de classe ≥2 de la NYHA ont été répartis dans plusieurs sous-groupes : une fraction d'éjection ventriculaire gauche (FEVG) >50% a été classée comme insuffisance cardiaque avec fraction d'éjection ventriculaire gauche préservée, une FEVG entre 41% et 50% a été classée comme insuffisance cardiaque avec fraction d'éjection légèrement réduite, et une FEVG <40% a été classée comme insuffisance cardiaque avec fraction d'éjection réduite.
Un taux de mortalité plus important en cas de cardiopathie sous-jacente
Parmi l’ensemble des participants, 94,8 % ont terminé le suivi. La durée médiane d'observation était de 10,8 ans (4,3-12,3). Le taux de mortalité toutes causes confondues à 10 ans a été de 39,4 %. L'ablation de la TV chez les patients atteints d’une cardiopathie a été associée à une évolution plus défavorable que chez les patients dont le cœur était « sain ». Cette mortalité à 10 ans a été estimée à 54,8 % pour les patients avec une atteinte cardiaque sous-jacente contre 12,1 % pour les cœurs sans anomalie structurelle. Elle a été la plus élevée chez les patients atteints de cardiopathie ischémique (62,4 %).
Les facteurs prédictifs significatifs de mortalité après ablation de TV comprenaient l'âge, une FEVG ≤30 %, un diabète, une TV incessante, une lésion linéaire et un échec aigu de la procédure. L'échec procédural était le seul facteur significativement prédictif de la récidive de tachycardie ventriculaire.
La mortalité après ablation d’une TV est donc plus péjorative chez les patients atteints de cardiopathie structurelle et plus élevée chez les patients souffrant d'une cardiopathie ischémique. La réussite de la procédure aiguë joue un rôle important dans la prédiction de la récurrence de la TV et de la mortalité à long terme.