Rhumatologie
Ostéomyélite chronique non bactérienne (CNO) : stabilité topographique des lésions chez l’adulte
À plus de 10 ans de suivi dans l’ostéomyélite chronique non bactérienne de l’adulte, la survenue de nouvelles lésions osseuses reste circonscrite aux régions initialement atteintes. Cependant, la progression des anomalies structurales au fil du temps demeure fréquente malgré les traitements proposés.
- magicmine/istock
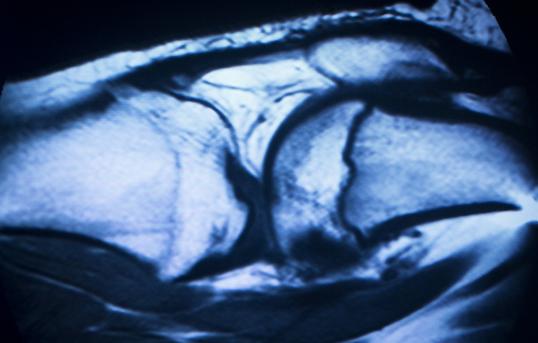
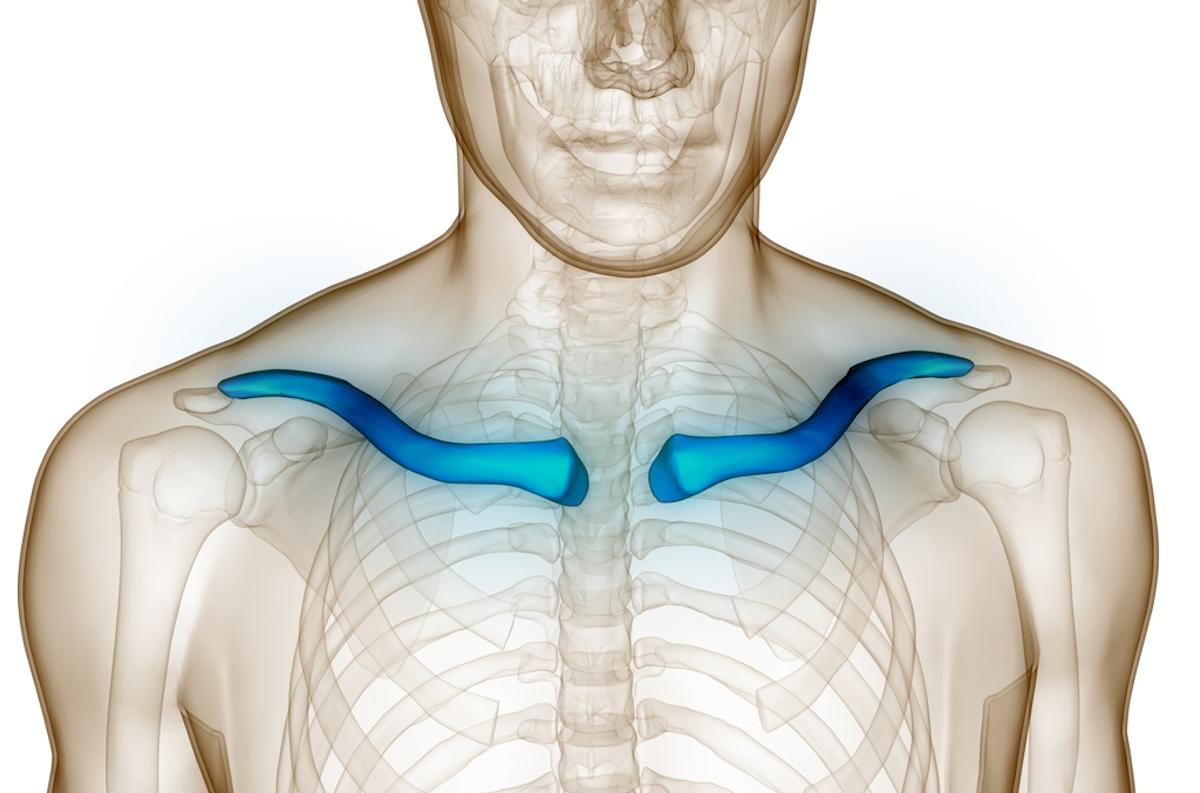
L’ostéomyélite chronique non bactérienne (CNO) est une maladie rare caractérisée par une inflammation osseuse stérile. Chez l’adulte, les lésions touchent principalement la paroi thoracique antérieure mais peuvent également intéresser les vertèbres, la mâchoire ou le bassin. L’implication d’autres tissus inflammatoires (psoriasis, arthrites) est possible, rendant parfois la présentation clinique complexe.
Le diagnostic est souvent retardé, car l’agent pathogène n’est pas identifié. En première intention, les patients reçoivent des anti-inflammatoires non stéroïdiens (AINS) ou des inhibiteurs de la cyclo-oxygénase (COXIBs). Lors de formes sévères ou réfractaires, un recours aux bisphosphonates intraveineux ou aux anti-TNFα est fréquent. Les connaissances restent limitées sur l’évolution lésionnelle à long terme de la CNO adulte.
Une cohorte d’ostéomyélites chroniques non bactériennes suivi jusqu’à plus de 10 ans
D’après un article publié dans Seminars in Arthritis and Rheumatism, dans une cohorte de 182 patients, suivis en moyenne 6,1 ± 5,2 ans, la lésion initiale concernait exclusivement la paroi thoracique antérieure dans 84 % des cas. Après 10 ans, seuls 36 % des patients développent au moins une nouvelle lésion, le plus souvent dans les régions déjà atteintes. En revanche, 56 % présentent une progression des lésions osseuses préexistantes (sclérose, hyperostose, érosions, ankylose). Cette observation soutient l’idée que la maladie chez l’adulte se maintient dans le même territoire osseux, mais peut s’aggraver structurellement dans le temps.
Une CNO diagnostiquée avant 30 ans est corrélée à un risque de nouvelles localisations
Les taux d’incidence pour 100 personnes-années sont estimés à 4 (IC à 95 % : 3–5) pour l’apparition de nouvelles lésions, 7 (6–9) pour la progression des anomalies déjà existantes et 1 (0,3–1) pour la régression. Parmi les 147 patients ayant une atteinte initiale limitée à la paroi thoracique antérieure, un seul a développé au cours du suivi une lésion hors de cette zone (taux d’incidence 0,3 [0,06–1]). La probabilité cumulée de nouvelles lésions est ainsi de 2 % à 2 ans, 11 % à 5 ans, et 36 % à 10 ans ; en parallèle, la progression radiologique passe de 7 % à 2 ans, à 29 % à 5 ans, puis 56 % à 10 ans.
Par ailleurs, aucun facteur clinique (atteintes inflammatoires associées, présence de lésions hors paroi thoracique antérieure ou type de traitement) ne ressort comme prédictif de l’apparition de nouvelles lésions ou de la progression. Seule une CNO diagnostiquée avant l’âge de 30 ans est corrélée à un risque accru de développement de nouvelles localisations, laissant supposer une forme plus active ou un diagnostic plus précoce de la maladie. Aucune différence de tolérance ni de complication marquée n’apparaît entre les patients sous AINS/COXIBs et ceux recevant des bisphosphonates IV ou anti-TNFα.
Une cohorte prospectives monocentrique
Cette étude est basée sur un examen rétrospectif des dossiers d’un centre national de référence, couvrant plus de 30 ans. Les descriptions d’imagerie ont été analysées depuis la première exploration jusqu’au dernier examen disponible. Les patients ont reçus des traitements usuels de première ou de seconde ligne selon la sévérité ou la réponse thérapeutique. L’hétérogénéité des comptes rendus et le risque de sélection (patients asymptomatiques moins susceptibles de revenir en consultation) peuvent influencer les estimations. Néanmoins, la cohorte paraît représentative, la distribution anatomique et les modalités de prise en charge concordant avec la littérature préexistante.
Les enseignements principaux pour la pratique clinique sont d’abord la rareté des nouvelles lésions en dehors des sites initiaux, suggérant que l’imagerie systématique de l’ensemble du corps à chaque consultation n’est sans doute pas nécessaire chez l’adulte. Un suivi radiologique ciblé sur les sites déjà atteints et guidé par la symptomatologie semble suffisant. En revanche, la forte propension à la progression structurale rappelle la nécessité de surveiller l’apparition d’hyperostose, d’ankylose ou d’autres déformations, pouvant générer des complications fonctionnelles ou neurovasculaires. L’identification d’un phénotype à plus haut risque demeure complexe, hormis la plus grande vigilance à maintenir quand la maladie est diagnostiquée avant 30 ans.
Le TEP-Scan n'est pas utile au suivi de ces malades
Selon les auteurs, de nouvelles études, idéalement prospectives et randomisées, aideraient à comparer les stratégies de traitement (bisphosphonates intraveineux versus anti-TNFα) et à préciser l’impact d’un éventuel contrôle strict de l’inflammation osseuse sur la progression des lésions. Par ailleurs, la question du sous-diagnostic de la sacro-iliite chez les patients CNO adultes n’est pas à négliger, en raison de similitudes avec la spondyloarthrite. L’apport d’une imagerie systématique ou plus précoce du bassin par IRM pourrait améliorer le dépistage d’atteintes pelviennes silencieuses.
En conclusion, la CNO de l’adulte se caractérise par des lésions évoluant dans un même territoire osseux (paroi thoracique antérieure), avec un risque limité de survenue de nouveaux foyers distants, mais un risque notable de progression structurale au fil des ans. Cela renforce l’idée d’une imagerie de suivi ciblée plutôt que généralisée, et la nécessité d’optimiser la prise en charge thérapeutique en vue de limiter les complications à long terme pour la fonction et la qualité de vie des patients.