Onco-dermato
Mélanomes de faible épaisseur : des critères cliniques et dermoscopiques à risque
Contrairement aux idées reçues, un mélanome de faible épaisseur (< 0,8 mm) peut évoluer vers des métastases et contribuer significativement à la mortalité. L’identification de critères cliniques et dermoscopiques bien précis, associés à certaines caractéristiques histopathologiques, aide à repérer les patients porteurs de ce type de mélanomes à risque de métastase.

- Jovanmandic/iSocke
Le mélanome cutané connaît une incidence croissante à l’échelle mondiale, notamment chez les sujets jeunes. En Italie, il représente la seconde tumeur la plus fréquente chez l’homme de moins de 50 ans et la troisième chez la femme de moins de 50 ans.
Étonnamment, malgré cette flambée de nouveaux cas, le taux de mortalité demeure relativement stable. De nombreuses études indiquent que l’augmentation de l’incidence s’explique en grande partie par des diagnostics plus fréquents de mélanomes fins (Breslow ≤ 1 mm), lesquels constituent jusqu’à 70‑80 % des lésions dépistées.
Classés « à faible risque », ces mélanomes de faible épaisseur présentent pourtant un paradoxe : s’ils ne représentent qu’une petite proportion de toutes les tumeurs envahissantes qui évolueront vers une métastase (environ 5‑20 %), leur nombre total est tel qu’ils sont responsables d’une part non négligeable (jusqu’à 30 %) des décès liés au mélanome.
Afin de mieux comprendre les facteurs pronostiques, une étude rétrospective cas‑témoin a exploré les caractéristiques cliniques, dermoscopiques et histopathologiques de mélanomes ≤ 0,8 mm ayant développé des métastases (MTMs) et les a comparées à des mélanomes fins sans évolution métastatique.
Sur 1396 cas analysés entre 2000 et 2022, 1,1 % ont eu une progression métastatique, ce qui représente 15,4 % de l’ensemble des mélanomes métastatiques identifiés.
Des mélanomes de plus de 10 mm de diamètre le plus souvent
Les patients concernés étaient âgés en médiane de 49 ans (intervalle 28‑83), avec une légère prédominance masculine (56,3 %). La localisation la plus fréquente était le tronc (43,7 %).
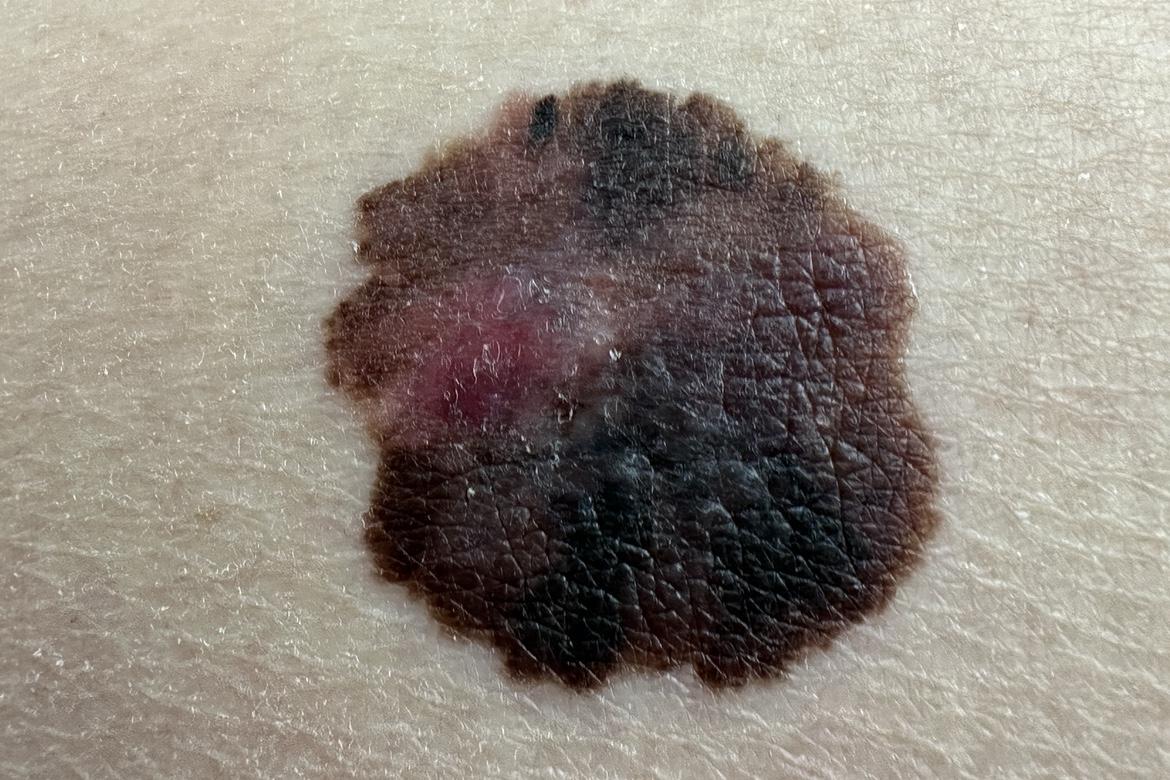
Sur le plan clinique, 73,3 % des lésions mesuraient plus de 10 mm de diamètre (p = 0,002) et 80 % présentaient au moins trois couleurs distinctes (p ≤ 0,001) alors qu’il est habituel pour un mélanome < 1 mm d’être plus petit et moins polychrome.
Sur le plan dermoscopique, les structures de régression (white patches et/ou plages bleu-gris) étaient observées dans 100 % des cas (p ≤ 0,001), l’absence de réseau pigmentaire dans 60 % des cas (p = 0,001), et un motif vasculaire atypique dans 66,6 % (p ≤ 0,001). Fait notable, ces signes « typiques » de lésions plus épaisses semblent donc se retrouver dans ce sous-groupe de fins mélanomes.
La moitié des mélanomes métastatiques étudiés avaient des mitoses dermiques, 12,5 % étaient ulcérés, 87,4 % montraient une régression histologique, et 62,5 % un stade de croissance verticale (VGP). Tous ces éléments accentuent le risque évolutif.
Quant à la surveillance ganglionnaire (SLNB), son intérêt demeure débattu pour ces tumeurs de moins de 0,8 mm : dans cette série, certains patients négatifs à la biopsie du ganglion sentinelle ont ultérieurement développé des métastases à distance, suggérant que cette stratégie pourrait avoir un faible pouvoir prédictif.
Une étude rétrospective cas‑témoin
Cette étude rétrospective cas‑témoin a été menée dans deux centres italiens de référence pour le cancer cutané, incluant des données couvrant plus de deux décennies (du 1ᵉʳ janvier 2000 au 22 juin 2022).
Les caractéristiques d’intérêt (taille, polychromie, signes dermoscopiques, critères histopathologiques) ont été comparées chez 16 patients présentant des métastases et un groupe témoin de 1380 patients sans progression au-delà de 5 ans. Malgré la taille restreinte de l’échantillon métastatique, les analyses statistiques suggèrent un profil dermoscopique et histologique de haut risque chez ces mélanomes fins.
Selon les auteurs, ces résultats invitent à un changement de paradigme concernant la prise en charge et le suivi des mélanomes ≤ 0,8 mm. Les cliniciens doivent être attentifs à certains signes inhabituels pour de fines lésions (diamètre > 10 mm, régression marquée, vascularisation atypique, absence de réseau pigmentaire) et à des facteurs histologiques conventionnels de mauvais pronostic (mitoses, VGP, ulcération).
L’étude plaide en faveur d’une surveillance rapprochée pour ces patients, pouvant inclure un suivi plus long afin de détecter précocement toute rechute tardive. D’autres études, idéalement multicentriques et prospectives, devraient affiner la classification du risque parmi les mélanomes de faible épaisseur et explorer l’apport d’outils novateurs (biomarqueurs moléculaires, imagerie évoluée). Dans l’immédiat, la détection précoce, soutenue par des campagnes de sensibilisation et l’expertise dermoscopique, demeure une arme clé pour améliorer le pronostic de ce sous-groupe insidieux de mélanomes.