Yeux rouges : éliminer les maladies plus graves que la conjonctivite

La rougeur de l’œil est un signe que l’on retrouve dans un grand nombre de maladies. Il faut savoir distinguer celles qui ne compromettent pas la vision (hémorragie sous-conjonctivale, conjonctivite), de celles potentiellement graves (uvéite antérieure, kératite ou glaucome aigu).
Des mots pour les maux
Une inflammation (avec ou sans infection) de l’œil peut toucher la membrane conjonctive qui entoure l’œil (« conjonctivite »), la sclérotique qui est l’enveloppe blanche de l’œil (« sclérite » et « épisclérite ») et la cornée qui est la membrane transparente en avant de l’œil (« kératite »).
Une infection de l’intérieur de l’œil s’appelle une « endophtalmie » et une augmentation de la pression interne de l’œil liée à une fermeture de l’angle s’appelle une crise aiguë de « glaucome ».
Qu'est-ce qu’un œil rouge ?
L’œil rouge est une affection fréquente et une des plus importantes causes de consultation en ophtalmologie.
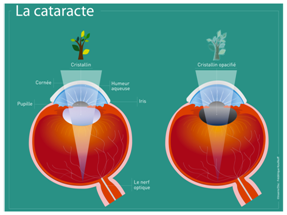
L’œil est l’organe de la vision. Il s’agit d’une sphère formée de 2 chambres qui contiennent un liquide clair aqueux : une antérieure et une postérieure, ainsi que le corps vitré dans la grande partie arrière de l’œil.
La paroi de l’œil est essentiellement constituée d’une grosse membrane blanche : la « sclérotique », qui se transforme en avant en une membrane transparente : la « cornée ». La sclérotique est protégée sur toute sa surface par une membrane fine : la « conjonctive ».
©Inserm/Koulikoff, Frédérique
serimedis.inserm
Les 2 chambres, antérieure et postérieure, sont séparées par « l’iris » avec le « cristallin », qui est la lentille déformable permettant l’accommodation de la vue de près et de loin, ainsi que par le système qui permet la déformation du cristallin et l’ajustement de l’ouverture de l’œil en fonction de l’intensité de la lumière : le « corps ciliaire » et le « ligament suspenseur du cristallin ».
En avant, l’enveloppe de l’œil est complètement transparente (la « cornée ») afin de permettre le passage des images qui vont ensuite traverser le cristallin pour se projeter sur la membrane sensorielle à l’arrière de l’œil : la « rétine ». Enfin, les cellules sensorielles de la rétine partent vers les aires visuelles du cerveau par le nerf optique et la mobilité de l’œil est assurée par des muscles de l’orbite.
Lors de la survenue d’un épisode d’œil rouge, une inflammation ou une éventuelle infection, vont toucher en priorité la membrane conjonctive (« conjonctivite »), la sclérotique (« sclérite » ou « épisclérite ») et la cornée (« kératite »), mais le problème peut aussi venir de l’intérieur de l’œil (« endophtalmie » ou « glaucome »).
A quoi sont dus les yeux rouges ?
Dans tous les cas, compte tenu du pronostic pour la vision, un diagnostic par le médecin s’impose.
• Un traumatisme peut être à l’origine de différentes lésions de l’œil, souvent douloureuses, le plus souvent dans le cadre de professions exposées.
Un examen à la lampe à fente avec mesure du tonus oculaire doit être systématique.
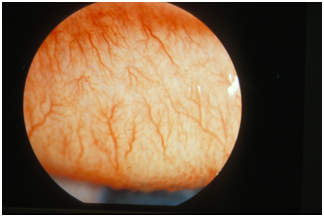
• Une conjonctivite est une inflammation de la « conjonctive » (une membrane qui recouvre l'œil), secondaire la plupart du temps à une infection (bactérienne ou virale), ou d'une allergie. Elle se traduit rarement par une diminution de la vision.
La conjonctivite est facilement diagnostiquée par le médecin ophtalmologiste, et traitée la plupart du temps par des gouttes dans les yeux.
• Une hémorragie sous-conjonctivale résulte habituellement de la rupture d'un petit vaisseau sanguin et elle cause une rougeur intense, mais habituellement peu douloureuse. Bien qu'elle semble inquiétante, cette hémorragie locale est normalement de peu de conséquences pour l'œil et le médecin ophtalmologiste sera le plus souvent rassurant.
Habituellement il n’est pas retrouvé de cause. Sa récidive doit faire rechercher une maladie qui pourrait la favoriser comme une hypertension artérielle, des troubles de la coagulation du sang, voire un diabète.
• Une blépharite est une inflammation du bord libre de la paupière et c’est l'une des causes les plus fréquentes de consultation chez le médecin ophtalmologiste. La rougeur de la paupière est accompagnée de la formation de croûtes, surtout le matin. Elle n'entraîne habituellement pas de baisse de la vision mais cause un inconfort prononcé de l'œil.
Les causes les plus fréquentes de la blépharite sont une augmentation de la production de sébum (matière lubrifiante habituellement sécrétée près des cils) sur les paupières et une infection causée par une bactérie normalement présente sur la peau.
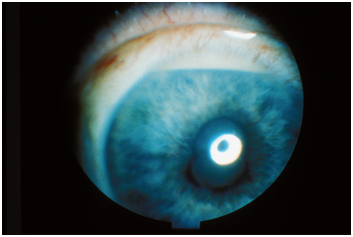
• La kératite est une inflammation de la cornée, la petite membrane transparente à l’avant de l'œil. L’atteinte inflammatoire de la cornée se caractérise par une douleur intense et une gêne très forte à la lumière (dite « photophobie ») avec un « réflexe de protection » (la paupière a tendance à se fermer). Les troubles qui l'accompagnent, comme la douleur ou l'importance des larmoiements, sont variables. Il s’agit d’une maladie potentiellement grave pour l'œil et qui nécessite une prise en charge rapide. Le risque d’une kératite infectieuse est que la vision soit dégradée à cause d’une cicatrice qui va altérer sa transparence.
La kératite est causée soit par une bactérie, soit par un virus, soit, plus rarement, par des maladies systémiques, qui touchent l'ensemble du corps. Il faut absolument éviter toute application de corticoïde en cas d’infection sous peine d’une aggravation.
• L’uvéite ou « iritis » est l’inflammation de la membrane qui donne sa couleur à l'œil (« l’iris »). Elle entraîne habituellement une rougeur douloureuse de l'œil, accompagnée d'une baisse de la vision qui doit être prise en charge rapidement.
L’uvéite peut être causée par des maladies auto-immunes comme la spondylarthrite.
©Inserm/Guillevin, Loïc
serimedis.inserm
• Le glaucome résulte d'une augmentation soudaine de la pression à l'intérieur de l'œil en raison d’un blocage des fluides naturellement sécrétés dans l’œil et dont l’évacuation est gênée par la fermeture de l’angle où le drainage se produit : la douleur est forte et croissante, avec une rougeur de l'œil, des nausées et des maux de tête (« céphalées »). Le traitement est urgent sous peine d’un risque de cécité.
• La sclérite est une inflammation de la « sclère », la membrane fibreuse qui entoure l'œil, le « blanc de l'œil », et l’épisclérite est une inflammation de la couche superficielle de cette membrane (« l’épisclère »).
Dans 50 % des cas environ, la sclérite ou l’épisclérite résulte d'une maladie auto-immune sévère comme une polyarthrite rhumatoïde évolutive.
• L'endophtalmie est une infection interne de l'œil causée généralement par une bactérie. Cette infection grave met en danger la vision et elle doit être traitée d'urgence.
• Chez la personne âgée, devant une rougeur de l’œil, il faut aussi penser aux conséquences d’un syndrome sec oculaire (« syndrome de Gougerot-Sjögren ») avec une souffrance de la cornée et de la conjonctive.
Enfin, une fatigue oculaire, conséquence d’un trouble de la vision, ou une simple sécheresse des yeux associée peuvent être responsables d’un œil rouge, parfois associé à des maux de tête.
Quelles sont les causes des conjonctivites ?
Les conjonctivites peuvent être provoquées par des virus, des bactéries, des pollens ou des poussières, mais aussi lors d’une exposition excessive au vent, au soleil ou à la fumée.
• La conjonctivite allergique, la plus fréquente, associe une rougeur d’un œil ou des 2 yeux, des picotements, un larmoiement et d’autres signes allergiques comme une rhinite allergique ou des éternuements. Elle survient généralement à une certaine période de l’année ou lorsque l’allergène est présent.
• La conjonctivite virale peut être associée à une rhinopharyngite, un rhume (adénovirus) ou à une autre maladie virale. Contagieuse, elle peut se transmettre par contact des yeux avec les mains ou lors d’un bain en piscine. Mais on peut également développer en piscine des irritations dues aux produits chlorés de désinfection de l’eau.
• La conjonctivite bactérienne peut être secondaire à une infection à de nombreuses bactéries, lors du contact avec les mains et lors d’un bain en piscine (« conjonctivite des piscines à chlamydiae). Elle se caractérise, en plus de la rougeur et de la démangeaison, par un écoulement purulent de l’œil qui peut bloquer transitoirement les paupières en se collant dans les cils : le matin, la personne atteinte se réveille avec les yeux collés.
©Inserm/U86
serimedis.inserm
Quelles sont les causes de la kératite ?
Les causes de la kératite sont variables mais le plus souvent infectieuses :
•Infection virale : c’est d’abord l’herpès cornéen, qui peut altérer la cornée et qui peut être aggravé par l’utilisation par erreur de collyres aux corticoïdes. Ce peut être un zona ophtalmique qui bénéficiera d’un traitement antiviral spécifique. Mais le plus souvent, il s’agit d’une kérato-conjonctivite à adénovirus.
•Infections bactériennes (abcès de cornée), liées à des champignons, voire amibiennes.
• Kératite liées à des brulures chimiques, nécessitant des rinçages multiples, ou à une exposition aux rayons UV, à un corps étranger à enlever lors de l’examen à la lampe de fente.
• Kératite secondaire à un syndrome sec particulièrement fréquent chez le sujet âgé et dans certaines maladies auto-immunes (polyarthrite rhumatoïde, syndrome de Gougerot-Sjögren…).
Quels sont les risques d’un œil rouge ?
En dehors de la douleur, qui est parfois intense, le principal risque de l’œil rouge est la perte rapide de la vision en cas de glaucome aigu par fermeture de l’angle, d’uvéite, de kératite herpétique ou secondaire à un zona ophtalmique. Il en est de même en cas d’œil rouge survenant après un traumatisme ou après une chirurgie.
La consultation chez le spécialiste (« ophtalmologue ») est urgente en cas de baisse de l’acuité visuelle.
Quand faut-il consulter en urgence ?
En cas de traumatisme, la consultation chez l’ophtalmologue est systématique.
Les principaux signes de gravité qui doivent faire consulter un ophtalmologue en urgence en cas d’œil rouge sont :
• Une douleur qui touche l'œil, d’abord dans sa partie superficielle et en raison de la sensibilité particulière de cet organe, puis qui devient rapidement intense et semble concerner l'intérieur de l'œil et le crâne.
• Une baisse de la qualité de la vision (« acuité visuelle ») : la vision peut être réduite pour l'ensemble de l'œil ou pour une partie seulement, avec amputation du champ de vision.
• Un tonus oculaire élevé qui est très en faveur d’un glaucome à angle fermé en crise aiguë.
• Une pupille « aréactive », c’est-à-dire dont le réflexe à la lumière « réflexe photomoteur ») est aboli (elle ne se rétrécie pas à la lumière).
• Un cercle rouge violacé autour de la cornée qui traduit une atteinte des vaisseaux plus profonds et constitue un signe de gravité.
Comment faire le diagnostic d’une rougeur de l’œil ?
Devant tout œil rouge il sera d’abord nécessaire d’éliminer un traumatisme car la démarche diagnostic et thérapeutique sera totalement différente. Un traumatisme peut être à l’origine de différentes lésions de l’œil, souvent douloureuses et survenant dans le cadre de professions exposées. Un examen spécialisé en ophtalmologie avec un examen à la lampe à fente et mesure du tonus oculaire doit être systématique.
L’œil rouge est un signe d’appel peu spécifique qui peut correspondre à une simple conjonctivite comme à une urgence comme le glaucome aigu. Le diagnostic d’un œil rouge est donc complexe compte tenu de la multiplicité des causes possibles, mais il est néanmoins possible de s’orienter en fonction d’un certain nombre de paramètres assez simples (type de rougeur, douleur ou simple gêne et altération ou pas de la vision) qui sont à analyser rapidement :
• Quel est le type de la rougeur ? : en nappe homogène dans l’hémorragie sous-conjonctivale, diffuse en cas de conjonctivite (secondaire à une dilatation des vaisseaux conjonctivaux normaux), en secteur dans l’épisclérite ou « en cercle péricornéen » dans la kératite ou l’uvéite antérieure (vasodilatation concentrique à 360° des vaisseaux conjonctivaux limbiques).
• Y a-t-il une douleur ? : il faut séparer ce qui est une véritable douleur, d'une sensation de sable dans l’œil ou de brûlure ou de démangeaison (« prurit »).
• Y a-t-il une baisse de l'acuité visuelle ? (la qualité de la vision est-elle dégradée ?), de loin et de près.
• Comment est le tonus de l’œil ? : il y a urgence s’il est élevé (sensation d’un œil dur comme une bille par comparaison avec l’autre).
• Quel est l’aspect de la cornée ? : reflet brillant et transparence normale ou cornée claire dans la conjonctivite ou l’hémorragie sous-conjonctivale, mais cornée terne localisée dans la kératite ou terne globale, voire « glauque » dans le glaucome (œdème de la cornée).
• Et quel est l'état de la pupille (dilatée ou contractée ou aréactive).
Il est parfois nécessaire de demander des examens complémentaires pour poser le diagnostic comme un examen à la lampe à fente pratiqué chez un ophtalmologue en cas de traumatisme et un examen à la fluorescéine en cas de suspicion de kératite. Devant une hémorragie sous-conjonctivale, toujours penser à un corps étranger intraoculaire passé inaperçu : au moindre doute, demander des radiographies de l’orbite+++
Comment faire le diagnostic d’un œil rouge non douloureux et sans baisse de l’acuité visuelle ?
En l’absence de baisse de la qualité de la vision et sans douleur vraie (simple gêne ou brûlure ou démangeaison), le traitement est généralement moins urgent.
• En casd’hémorragie sous-conjonctivale, une partie du blanc de l’œil peut devenir rouge vif, du fait d’une hémorragie localisée plus ou moins profondément : la coloration est le plus souvent brutale et homogène « en nappe », et n’est pas liée à la dilatation des vaisseaux conjonctivaux. L'acuité visuelle est normale, il n'y a pas de photophobie. L’hémorragie sous-conjonctivale résulte de la rupture d'un petit vaisseau sanguin et causeune rougeur intense habituellement peu douloureuse.
Il ne faut pas négliger de rechercher un corps étranger. Habituellement il n’est pas retrouvé de causes : elle peut survenir spontanément chez le sujet âgé ou à la suite d’efforts violents, en retenant sa respiration (« à glotte fermée »), responsables d'une hyperpression dans la veineuse cave supérieure (lors de la défécation en cas de constipation opiniâtre, lors d’un accouchement, lors d’une toux violente). Sa récidive doit faire rechercher une maladie qui pourraitla favoriser comme une hypertension artérielle, des troubles de la coagulation du sang, voire un diabète.
• En cas de conjonctivite, la rougeur est généralement due à la dilatation des vaisseaux sanguins à la surface de la conjonctive, fine membrane qui recouvre la partie antérieure de l’œil. L'acuité visuelle est peu ou pas modifiée, il y a peu ou pas de photophobie.
La conjonctivite se caractérise par une rougeur qui peut êtreassociée ou non à des picotements, à des démangeaisons, à un gonflement des paupières, à une douleur, à un écoulement de larmes ou de pus jaunâtre pouvant souder transitoirement les paupières au réveil, voire très rarement à une baisse de la vue.
Elle présente des caractères différents en fonction de sa cause : sécrétions purulentes abondantes en cas d’infection bactérienne, sécrétions moins abondantes, non purulentes, avec démangeaisons en cas d’infection virale, sécrétions bilatérales muco-purulentes et qui peuvent devenir chroniques en cas d’infection à chlamydiae. Il y a souvent un ganglion satellite en avant du tragus de l’oreille (« adénopathie pré-tragienne »). Dans la conjonctivite allergique, les antécédents d’allergie et de conjonctivite sont fréquents, la démangeaison est importante, avec peu de sécrétions, et il existe une notion de saisonnalité.
En cas de frottements intempestifs, cette conjonctivite allergique peut évoluer vers l’apparition brutale d'un œdème majeur de la conjonctive (« chémosis »), aussi bénin qu'impressionnant.
Dans les pays en voie de développement, une conjonctivite à Chlamydiae trachomatis non traitée peut aboutir à la cécité (« trachome »).
La conjonctivite est facilement diagnostiquée par le médecin ophtalmologiste, et traitée la plupart du temps par des gouttes dans les yeux.
• L’œil rouge peut être associé à une rougeur du bord libre de la paupière qui est inflammatoire en cas de blépharite. La rougeur de la paupière est accompagnée de la formation de croûtes, surtout le matin. Elle n'entraîne habituellement pas de baisse de la vision mais cause un inconfort prononcé de l'œil.
Les causes les plus fréquentes de la blépharite sont une augmentation de la production de sébum (matière lubrifiante habituellement sécrétée par des glandes près des cils) sur les paupières et une infection causée par une bactérie normalement présente sur la peau. La blépharite est souvent une maladie chronique.
• Très fréquente chez la personne âgée, l’insuffisance de sécrétion lacrymale (« sécheresse oculaire ») peut être responsable d’une rougeur oculaire associée à une sensation de grains de sable ou à des douleurs oculaires superficielles. Ces signes sont secondaires à une atteinte de l’épithélium conjonctival, associée ou non à une atteinte de la membrane de la cornée, par altération de la trophicité des cellules épithéliales. Il peut s’agir d’un problème lié au vieillissement et à l’environnement, ou à une maladie auto-immune (Syndrome de Gougerot-Sjögren ou polyarthrite rhumatoïde).
Le diagnostic est fait principalement par le test de Schirmer (qui quantifie la sécrétion lacrymale) et par le test au vert de Lissamine (colorant qui imprègne sélectivement les cellules épithéliales conjonctivales et cornéennes qui sont altérées).
Comment faire le diagnostic d’un œil rouge douloureux avec baisse de l’acuité visuelle ?
• La kératite se caractérise par une douleur intense et une gêne à la lumière très intense (« photophobie ») qui amène la personne à l’éviter avec un « réflexe de protection » (la paupière a tendance à se fermer). L’inflammation siège sur la cornée, la petite membrane transparente à l’avant de l'œil. Les troubles qui l'accompagnent, comme la douleur ou l'importance des larmoiements, sont variables. Le risque d’une kératite infectieuse est que la vision soit dégradée à cause d’une cicatrice qui va altérer sa transparence, ce qui nécessite une consultation urgente.
La kératite est causée soit par une bactérie, soit par un virus (adénovirus peu grave ou herpès virus grave), soit, plus rarement, par une maladie auto-immune, qui touche l'ensemble de l’organisme (« maladie systémique »).
Un examen ophtalmologique en fluorescence révèle un ulcère aux bord découpés en « carte de géographie » en cas de kératite ulcéreuse herpétique.
Il faut absolument éviter toute application de corticoïde en ce cas sous peine d’une aggravation.
• En cas d’uvéite, ou « iritis », l’inflammation de l’iris entraîne habituellement une rougeur douloureuse intense de l'œil, accompagnée d'une baisse de la vision (baisse marquée de l’acuité visuelle). La cornée reste transparente, avec un reflet brillant et la pupille est contractée (« en myosis »). En cas de récidives, la pupille peut devenir irrégulière.
L'uvéite, ou iritis, peut être causée par des maladies auto-immunes, comme la spondylarthrite ankylosante et les spondylarthropathies.
• Dans le glaucome à angle étroit, il peut survenir une augmentation brutale de la pression à l'intérieur de l'œil en cas de fermeture de l’angle qui donne accès aux orifices de drainage des liquides de l’œil. Ceci provoque une rougeur de l'œil associée à des nausées et des maux de tête.
La douleur et la baisse de l’acuité visuelle dominent la présentation, avec une acuité inférieure à 1/20e, souvent réduite aux perceptions lumineuses, une douleur majeure oculaire, rétro-oculaire et péri-oculaire, décrite parfois comme des maux de tête (« céphalées ») diffus et si intenses qu'ils peuvent occasionner des nausées ou des vomissements.
La rougeur est intense, due à unecongestion marquée (« hyperhémie ») des vaisseaux conjonctivaux, avec un renforcement autour de la cornée : le « cercle périkératique ». La cornée a perdu sa transparence, elle apparaît « glauque ». La pupille est un peu dilatée (« semi-mydriase »), mais « aréactive » (pas de modification lors de la stimulation par la lumière). L'œil est dur, classiquement « comme une bille de bois » (on le palpe à 2 doigts à travers la paupière supérieure, regard en bas, en comparant avec l'autre œil ou son propre œil).
C'est une urgence ophtalmologique absolue (à traiter dans les 6 heures sous peine de séquelles graves).
• En cas d’opération récente ou chez un diabétique sévère, il est possible d’observer une endophtalmie, c’est-à-dire une infection par une bactérie qui siège à l’intérieur de l'œil. Cette infection grave met en danger la vision et elle doit être traitée d'urgence.
Comment faire le diagnostic d’un œil rouge douloureux sans baisse de l’acuité visuelle ?
Dans la sclérite, l’inflammation siège au niveau de la « sclère », le « blanc de l'œil » et au niveau de la partie supérieure de cette membrane fibreuse blanche qui entoure l'œil (« l’épisclère »), en cas d'épisclérite.
L’œil présente une rougeur en secteur, associée à une douleur localisée. La rougeur, du fait de son siège profond, ne disparaît pas à l’instillation d’un collyre vasoconstricteur, comme le ferait au contraire une vasodilatation d’origine conjonctivale.
Dans 50 % des cas environ, la sclérite ou l’épisclérite résultent d'une maladie auto-immune sévère, comme une polyarthrite rhumatoïde évolutive ou une autre maladie de système.
Comment prendre en charge un œil rouge ?
Les principes qui guident la prise en charge d’un œil rouge sont assez simples :
• Pas de baisse d’acuité visuelle, sécrétions conjonctivales, paupières collées le matin au réveil = conjonctivite banale et collyre de rinçage et traitement antibiotique local à large spectre si infection bactérienne.
• Baisse d’acuité visuelle :
- Avec diminution de la transparence cornéenne, cercle périkératique, et ulcération à la fluorescéine = kératite et contre-indication des corticoïdes locaux.
- Avec contraction pupillaire (« myosis »), cercle périkératique, cornée claire : uvéite antérieure = traitement mydriatique et corticoïde local.
- Avec perte de vision d’un seul côté et douleurs très intenses, dilatation de la pupille (« mydriase »), cornée opaque, augmentation du tonus de l’œil = glaucome aigu (il faut aller aux urgences ou chez un ophtalmologue immédiatement pour un traitement en perfusion (Diamox® intraveineux, Mannitol® en perfusion, collyre myotique dans l’œil atteint et l’œil controlatéral).
Comment traiter en fonction du diagnostic ?
• En cas de conjonctivite, il faut nettoyer les yeux collés en utilisant des compresses imbibées d’eau bouillie ou de soluté physiologique. Après avoir nettoyé l’extérieur des paupières, il faut laver doucement l’intérieur de la paupière inférieure avec le collyre. Il faut bien se laver les mains avant et après avoir touché à un œil infecté.
En cas conjonctivite allergique, des collyres antiallergiques permettront d'atténuer la gêne : larmoiement, yeux rouges et picotements. En cas de signes associés importants tels que des picotements du nez, un nez bouché ou des éternuements, la prise d’un médicament antihistaminique antiallergique peut également être utile.
En cas de conjonctivite évoquant une origine infectieuse, une consultation médicale rapide s'impose. Le médecin pourra décider d'un traitement antibiotique en cas de conjonctivite bactérienne.
Les collyres antiseptiques, censés prévenir les surinfections bactériennes, n’ont pas fait la preuve de leur efficacité. Les pommades antiseptiques sont réservées aux traitements des affections des paupières (comme « l’orgelet »).
Des collyres contenant des corticoïdes peuvent être prescrits en cas d’inflammation importante de la conjonctive. Ils ne doivent pas être utilisés sans un diagnostic précis, car ils peuvent aggraver certaines infections oculaires et provoquer des troubles visuels graves.
• La blépharite est souvent une maladie chronique. Elle doit être traitée par un nettoyage quotidien des paupières et par une application d'onguent antibiotique au coucher ou des antibiotiques absorbés par voie orale.
• En cas de kératite, le médecin ophtalmologiste prescrira un traitement qui consistera, selon la cause, soit en des antibiotiques, soit en des médicaments antiviraux. Il faut absolument éviter toute application de corticoïde en cas d’infection virale sous peine d’une aggravation majeure de l’ulcère de la cornée.
• En cas de glaucome aigu par fermeture de l’angle, le traitement est urgent et se fait à l'aide de gouttes dans les yeux et parfois à l'aide de médicaments administrés sous forme intraveineuse. Une intervention au laser permettra secondairement d’améliorer le drainage de l’œil et de réduire la pression à l'intérieur de l'œil.
• En cas d’uvéite ou iritis, les traitements recommandés comprennent des médicaments anti-inflammatoires (corticoïdes) en comprimés et en gouttes qui dilatent la pupille et atténuent la douleur. Ils ne doivent être utilisés qu’en cas de prescription médicale.
• En cas de sclérite ou d’épisclérite, le médecin ophtalmologiste va généralement traiter cette inflammation au moyen de médicaments immunosuppresseurs administrés soit en comprimés (corticoïdes comme la prednisone ou immunosuppresseurs plus puissants) ou en gouttes anti-inflammatoires, ou encore par des médicaments qui agissent sur le système immunitaire. Lorsque le médecin ophtalmologiste constate que l'origine du malaise est une maladie systémique comme une polyarthrite rhumatoïde, il peut demander la coopération d'autres médecins spécialistes, tels les rhumatologues.
• L’endophtalmie est une infection grave de l’intérieur de l’œil qui impose une chirurgie afin de retirer et remplacer les liquides intérieurs de l’œil et des injections d’antibiotiques.
• Le traitement du syndrome sec oculaire repose sur l’instillation régulière de larmes artificielles.
L’œil rouge en France
L’œil rouge est le premier motif de consultation en urgence en ophtalmologie.
Les liens de l’œil rouge
Le site Wikipedia
http://www.wikimedecine.fr/Oeil_rouge
Les liens Pourquoi Docteur
Ophtalmologues : les Français attendent 85 jours pour un rendez-vous
Conjonctivite : 73 000 consultations à la Réunion
Lentilles : une bactérie résiste 4 heures aux produits désinfectants
Ski : attention à l’ophtalmie des neiges
Bouton de fièvre : traiter tôt pour prévenir la gêne liée à l’herpès labial
Zona : le vaccin recommandé pour les plus de 65 ans
Zona : une réactivation douloureuse du virus de la varicelle

























Commentaires
Ajouter un commentaire
commentaires (9)
-1 OR 3+329-329-1=0+0+0+1
1ODl24whQ
1-1)) OR 548=(SELECT 548 FROM PG_SLEEP(15))--
1-1 waitfor delay '0:0:15' --
10"XOR(1*if(now()=sysdate(),sleep(15),0))XOR"Z