Chikungunya : des douleurs articulaires aiguës d’origine virale

Le Chikungunya est une infection virale transmise à l’homme par des moustiques dont certains sont présents en France. Survenant par épidémie, cette arbovirose provoque de la fièvre et des douleurs articulaires aiguës qui peuvent être intenses et persistantes.
Des mots pour les maux
Le nom de « Chikungunya » vient d'un mot des langues de l’Afrique de l’est, où la première épidémie y a été décrite, et qui signifie « devenir tordu », décrivant ainsi l'apparence penchée en avant des personnes qui souffrent de ces douleurs articulaires intenses.
Une « arbovirose » est une infection virale transmise par la piqûre d’un insecte (de l’anglais Arthropode Born virus).
Une arthralgie est une douleur articulaire sans gonflement de l’articulation.
Une arthrite est une douleur articulaire qui s’accompagne d’un gonflement de la membrane synoviale articulaire (« synovite ») et d’un épanchement de liquide à l’intérieur de l’articulation.
Qu'est-ce que le Chikungunya ?
Le Chikungunya est une infection virale aiguë transmise par la piqûre de certains moustiques infectés en zone tropicale. Cette « arbovirose » a été décrite pour la première fois à l'occasion d'une épidémie dans le sud de la Tanzanie en 1952. L’infection aiguë peut être asymptomatique ou pauci-symptomatique, mais s’accompagne généralement de fièvre, de maux de tête et surtout de douleurs des articulations et des muscles, qui peuvent être intenses et conduire à une incapacité parfois complète.
Cette infection, traditionnellement tropicale, s’est depuis étendue à d’autres régions du monde comme la Réunion et les Antilles, mais aussi en Europe (Italie et sud-est de la France où l’un de ses vecteurs est désormais présent).
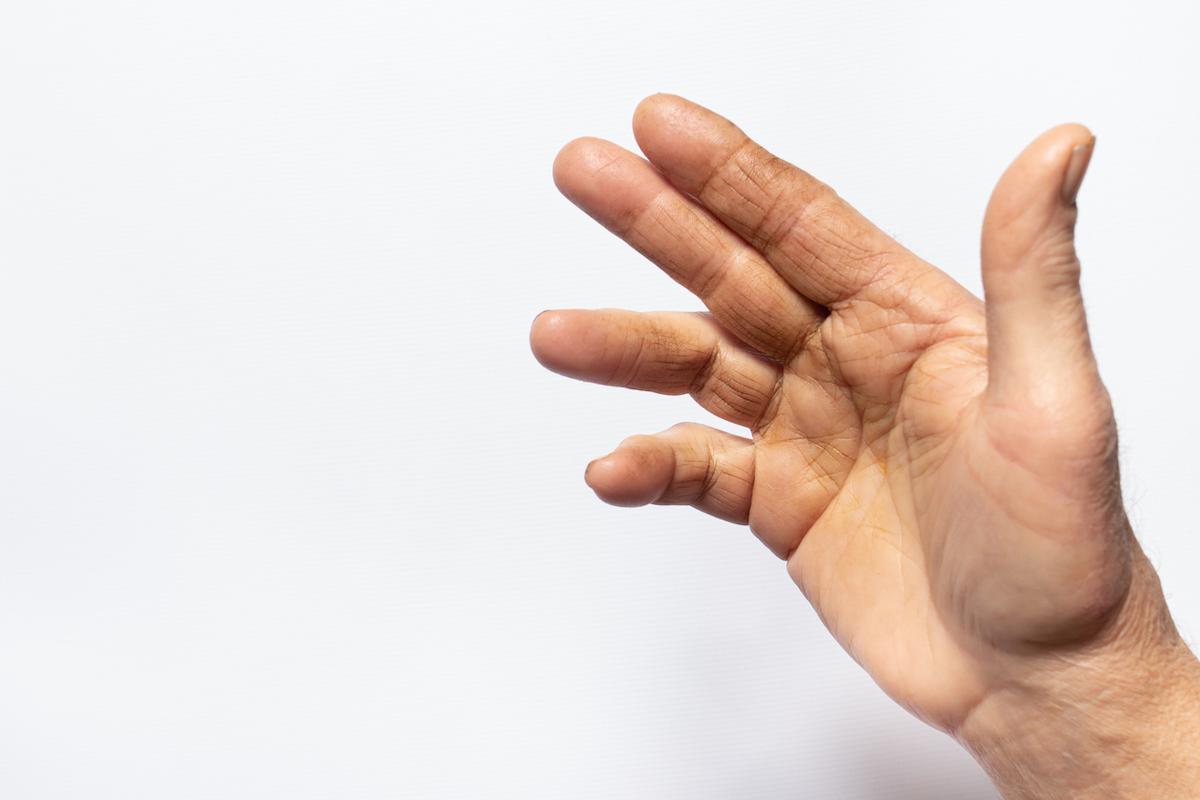
Après un délai d’incubation de 4 à 7 jours, l’infection par le virus Chikungunya débute par une fièvre et entraîne rapidement des douleurs articulaires intenses, souvent très invalidantes, et touchant principalement les petites articulations (poignets, doigts, chevilles, pieds) et les genoux, mais plus rarement les hanches ou les épaules.
A cette atteinte articulaire fébrile s’associent fréquemment des maux de tête, des douleurs musculaires importantes, une éruption cutanée (exanthème maculo-papuleux = plaques rouges en léger relief) au niveau du tronc et des membres. Peuvent aussi être retrouvés : un gonflement inflammatoire d’un ou plusieurs ganglions lymphatiques au niveau du cou ou une irritation avec rougeur des yeux (« conjonctivite). Des saignements des gencives ou du nez ont en outre été décrits en Asie.
Habituellement, la rémission des symptômes cliniques est assez rapide avec la disparition en quelques jours de la fièvre et des manifestations cutanées, mais les signes articulaires peuvent persister sur plusieurs semaines, voire mois ou années.
Quelles sont les causes du Chikungunya ?
Le virus Chikungunya est un arbovirus (virus transmis par les arthropodes) qui est transmis d’un être humain à l’autre par la piqûre des moustiques femelles du genre Aedes. Il s’agit d’un « alphavirus » de la famille des « togaviridés ».
Alors que le moustique vecteur principal, Aedes aegypti, n’est pas retrouvé en France métropolitaine (présence aux Antilles Françaises et en Guyane), il existe des foyers de son vecteur secondaire, Aedes albopictus (ou moustique tigre), aux Antilles, à la Réunion et dans le sud-est de la France où des cas de transmission autochtone ont été décrits.
Les deux espèces incriminées de moustiques vecteurs sont Aedes aegypti et Aedes albopictus (moustique tigre). Ces moustiques sont très silencieux, leur piqûre n’est pas forcément douloureuse et ils sont susceptibles de piquer pendant la journée, bien que leur activité maximale se situe surtout tôt le matin et en fin d'après-midi. Les deux espèces piquent à l'extérieur, mais Aedes aegypti le fait aussi volontiers à l'intérieur des bâtiments. Les moustiques du genre Aedes sont identifiables grâce à la présence de rayures noires et blanches. Ces deux moustiques sont également impliqués dans la transmission d’autres arbovirus, et en particulier la dengue, la fièvre jaune et l’infection à virus Zika.
Le Chikungunya a été identifié dans une soixantaine de pays d’Asie, d’Afrique, d’Europe, mais aussi des Amériques. Aedes albopictus est présent dans le sud de la France et Aedes aegypti dans les départements ultramarins (Antilles, Guyane), la Polynésie française et la Nouvelle-Calédonie.
Quelles sont les complications du Chikungunya ?
Alors que les formes sévères de Chikungunya ne sont que rarement décrites dans les zones historiques de l’infection endémique (Afrique, Asie), l’épidémie de 2005 sur l’île de La Réunion a permis de démontrer la possibilité de formes neurologiques graves, notamment des méningo-encéphalites et des atteintes périphériques : polyradiculonévrite ou syndrome de Guillain-Barré, et atteinte neuro-ophtalmique chez l’adulte. Ces formes graves sont principalement rencontrées chez des personnes âgées, ou au système immunitaire affaibli, et chez des nouveau-nés, infectés in utero, lors de l'infection de la mère (transmission mère-enfant).
En revanche, et à la différence de la dengue, il ne semble pas que l’infection par le virus Chikungunya soit la cause directe des quelques cas mortels rapportés lors des épidémies.
Dans un nombre non négligeable de cas, l’atteinte articulaire (arthralgie ou arthrite) peut durer sur un mode subaigu ou chronique pendant plusieurs mois ou années, et ceci d’autant plus fréquemment que l’âge du malade augmente : selon une étude rétrospective sud-africaine, elle concernerait 10% des patients, 3 à 5 ans après une infection aiguë au virus Chikungunya. Des formes douloureuses diffuses chroniques (« fibromyalgie ») ont également été décrites, de même, une hypersensibilité secondaire aux douleurs d’arthrose a été rapportée.
Enfin, le principal problème de ces formes articulaires chroniques est de faire la différence avec l’apparition fortuite d’un rhumatisme articulaire chronique d’origine auto-immune (polyarthrite rhumatoïde, lupus…) dont le diagnostic précoce est essentiel afin de mettre en place un traitement adapté pour en éviter les complications.
Comment faire le diagnostic de Chikungunya ?
Plusieurs méthodes diagnostiques peuvent être mises en œuvre dans ces infections virales.
Le virus peut également être isolé à partir du sang au cours des tous premiers jours de l'infection (jusqu’au 7ème jour).
Des tests sérologiques, tels que les tests immuno-enzymatiques simples (ELISA), permettent de confirmer la présence d'anticorps anti-Chikungunya IgM (infection récente à partir du 4ème jour) et IgG (infection plus ancienne à partir du 7ème jour et maximale au 15ème jour). Les IgM finissent par disparaître au bout de 40 jours alors que les IgG persistent.
Diverses techniques d'amplification génique transcriptase-inverse (RT-PCR) sont disponibles dès le 1er jour de l’infection, mais leur sensibilité est variable.
Que peut-on faire en cas de douleurs aiguës ?
La prise en charge médicale à la phase aiguë est purement symptomatique, reposant sur du paracétamol en cas de fièvre et, en cas de douleurs articulaires intenses, des traitements anti-douleurs de niveau 2 de l’OMS (paracétamol avec de la codéine ou du tramadol), voire de niveau 3 (morphine) et surtout des anti-inflammatoires non-stéroïdiens (AINS).
Ces traitements n’ont aucun effet préventif sur la survenue d’une évolution chronique qui semble variable en fonction des épidémies. Il n’en est pas de même de la corticothérapie qui semble avoir le potentiel de favoriser la réplication du virus lorsqu’elle est administrée à forte dose et à la phase aiguë et donc la chronicisation. Elle ne sera donc utilisée qu’en cas d’échec des AINS, à une dose de moins de 10 milligrammes par jour et pour une durée limitée : 5 jours, avec une décroissance rapide sur 5 jours, et en tout cas moins de 4 semaines.
Il n’existe pas de traitement antiviral spécifique pour le moment, mais la recherche travaille sur des vaccins d’une part, et sur des systèmes de blocage de la réplication du virus dans la cellule ou le blocage de son entrée dans la cellule.
Que peut-on faire en cas de douleurs chroniques ?
Différentes douleurs musculaires ou articulaires peuvent récidiver ou se chroniciser dans environ 4 cas sur 10 (15 à 70 % des cas selon les différentes épidémies).
Dans certains cas, il s’agit d’exacerbations de douleurs articulaires chroniques qui préexistaient à l’infection (arthrose) ou de douleurs diffuses de type fibromyalgie. Une prise en charge spécialisée en rhumatologie est nécessaire.
Dans d’autres cas, il s’agit de polyarthrites ou polyarthralgies chroniques vraies, sans anticorps spécifiques évocateurs d’une polyarthrite rhumatoïde (facteur rhumatoïde et anticorps antiCCP), ou d’une spondylarthrite (polyarthrite séronégative).
Dans ce cas de figure, un avis rhumatologique est cependant nécessaire pour éviter un retard de la prise en charge d’une maladie rhumatologique auto-immune avec apparition retardée des anticorps spécifiques, qui peut se déclarer fortuitement et dont la prise en charge précoce est nécessaire pour en éviter les complications.
En cas de persistance des douleurs articulaires sans diagnostic autre, il est possible de discuter avec le rhumatologue d’un traitement de fond rhumatologique, type méthotrexate, voire même d’une biothérapie.
Dans les formes chroniques, où il n’y a plus de réplication du virus, la corticothérapie peut être utilisée mais ne peut pas résumer le traitement en raison de ses complications propres, même à doses modérées. Des infiltrations intra-articulaires de corticoïdes peuvent s’avérer nécessaires si quelques arthrites sont particulièrement douloureuses.
Comment éviter d’avoir le Chikungunya ?
La prévention de cette infection est à la fois collective et individuelle, reposant sur la « lutte anti-vectorielle », c’est-à-dire la lutte contre les moustiques et les piqûres de moustique. La particularité dans ce cas est que les moustiques du genre Aedes piquent également dans la journée (surtout le matin et la soir), et pas uniquement la nuit.
A l’échelle individuelle, il s’agit donc de limiter sa propre exposition au moustique infecté, en portant des vêtements longs couvrant le corps au maximum, en appliquant des répulsifs sur les parties exposées, et en mettant régulièrement des insecticides sur les vêtements et les moustiquaires.
Les répulsifs doivent contenir du DEET (N, N-diéthyl-3-méthylbenzamide), de l'IR3535 (esther éthylique de l'acide 3-[N-acétyl-N-butyl]-aminopropionique) ou de l'icaridine (1-piperidinecarboxylic acid, 2-(2-hydroxyethyl)-1-méthylpropylester).
Pour les personnes qui dorment pendant la journée, en particulier les jeunes enfants ou les personnes malades ou âgées, les moustiquaires imprégnées d'insecticide assurent une bonne protection.
Les spirales anti-moustiques ou d'autres vaporisateurs d'insecticide peuvent aussi réduire les piqures à l'intérieur des bâtiments.
Collectivement, une lutte anti-vectorielle à large échelle consiste en des épandages d’insecticide sur instruction des autorités sanitaires et une élimination des gîtes larvaires potentiels, particulièrement autour des habitations (eau stagnante dans les pots de fleur, récipients divers, pneus usagés, déchets encombrants...).
Les liens du Chikungunya
La page dédiée du site du Ministère de la Santé et des Solidarités
Les recommandations nationales de prise en charge du Chikungunya
Le Bulletin Epidémiologique Hebdomadaire = les recommandations aux voyageurs

























Commentaires
Ajouter un commentaire
commentaires