Scoliose : traiter tôt la colonne vertébrale pour éviter les déformations invalidantes
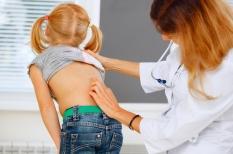
La scoliose est une déformation de la colonne vertébrale liée à une rotation des vertèbres. Cette maladie touche 2 à 3% de la population, majoritairement des filles. Elle se développe insidieusement durant l’enfance, âge auquel elle doit être dépistée et traitée pour éviter les déformations invalidantes.
Des mots pour les maux
La scoliose est une déformation fixe (ou permanente) de la colonne vertébrale (le « rachis » pour les médecins). Elle peut n’avoir aucune cause connue (scoliose « idiopathique », peut-être génétique) ou être secondaire à un problème médical (neurologique, musculaire, malformation). La gibbosité, ou « bosse », est la manifestation la plus apparente de la déformation du haut du dos. L'attitude scoliotique est à distinguer de la scoliose : on parle d'attitude scoliotique quand la déviation de la colonne vertébrale est réductible, le plus souvent en position couchée.
Qu’est-ce que la scoliose
La scoliose est une déviation permanente de la colonne vertébrale et celle-ci peut se produire dans les 3 plans de l’espace : déviation de la colonne dans le plan frontal (déviations vers la droite et/ou la gauche), rotation des vertèbres dans le plan horizontal, et inversion de la cambrure lombaire (perte de la lordose physiologique et accentuation de la cyphose dorsale) dans le plan sagittal.
Du fait de la rotation des vertèbres, les côtes d’un hémi-thorax vont faire saillie d’un côté, ce qui va entraîner une « gibbosité », en particulier au niveau de la colonne dorsale (déformation du haut du dos en forme de « bosse »).
La scoliose apparaît surtout pendant l’enfance et l’adolescence, et en particulier chez les pettes filles, mais peut aussi se déclarer à l’âge adulte. Une scoliose n'est jamais due à une mauvaise posture de l’enfant, mais elle est parfois la conséquence d’une autre maladie neuromusculaire ou d’une malformation vertébrale. Il existe un caractère familial à cette maladie ce qui fait évoquer une cause génétique pour certaines « scolioses idiopathiques » et, de fait, certains gènes ont été associés à cette forme de scoliose.
Il ne faut jamais la négliger et il faut toujours la rechercher car, à condition d’être dépistée précocement, dans l’enfance et l’adolescence, une scoliose peut être stabilisée ou son évolution très fortement réduite par un traitement adapté. Ce traitement sera basé sur de la kinésithérapie (« rééducation ») et le port d’un corset pendant quelques années pour les déformations déjà importantes. Ceci évitera les déviations trop importantes, voire la chirurgie.
Quelles sont les causes de la scoliose ?
Le plus souvent, la scoliose apparaît sans cause connue, pendant l’enfance ou l’adolescence, et elle s’accentue progressivement au cours de la croissance : c’est ce que l’on appelle la « scoliose idiopathique ». Le caractère familial de plus du tiers des scolioses idiopathiques (36 %) a amené les médecins à rechercher une cause génétique.
Plusieurs gènes ont été soupçonnés de causer une scoliose au sein de différentes populations, mais le gène en cause dans la forme familiale restait inconnu. Des chercheurs ont analysé le génome d’une famille française dont plusieurs membres souffrent de scoliose idiopathique et ils ont identifié un variant du gène POC5. L’équipe a ensuite prouvé sur une expérience animale que cette variation génétique entraîne une déformation de la colonne vertébrale, dès le stade embryonnaire. La protéine exprimée par le gène est très présente au niveau du cerveau.
Dans certains cas, la scoliose est secondaire à une maladie neuromusculaire (neurofibromatose, maladie de Marfan, syndrome d’Ehlers-Danlos), à une maladie osseuse (touchant notamment les vertèbres) ou à une malformation de naissance (scoliose « secondaire »).
Chez l’adulte, certaines scolioses idiopathiques apparues dans l’enfance peuvent continuer à progresser à l’âge adulte, notamment après la ménopause chez les femmes. Dans ce cas, elle est aggravée par la dégénérescence des disques entre les vertèbres (discarthrose) ou par une déformation des vertèbres dans le cadre d’une ostéoporose. Mais, le plus souvent, la scoliose évolutive de l’adulte est secondaire à une affection neuromusculaire ou une maladie osseuse.
Comment rechercher la maladie ?
La scoliose idiopathique se développe progressivement au cours de la croissance chez un enfant (ou un adolescent) qui ne se plaint le plus souvent de rien. C’est pourquoi une inspection systématique du dos par les parents est recommandée une fois par an chez les enfants et adolescents. En effet, la détection la plus précoce possible de la scoliose est essentielle pour éviter les déformations importantes.

© 123RF-Wavebreak Media Ltd
Le dépistage se pratique devant un enfant, ou un adolescent, debout et penché en avant, les bras pendant, la tête baissée et les jambes tendues. Toute asymétrie de longueur des membres inférieurs, détectée en particulier sur une asymétrie au niveau du bassin et des crêtes iliaques, doit être compensée.
Le parent se place à la tête de l’enfant et regarde le dos pour rechercher une déformation du dos, d’un côté ou de l’autre, ce qui produit une sorte de bosse (« gibbosité ») dans le haut du thorax (ou plus rarement au niveau des vertèbres lombaires) : l’un des côtés du dos est plus haut que l’autre. Un film de la fondation Yves Cotrel permet de mieux comprendre cette méthode de dépistage : https://www.youtube.com/watch?v=Z2Yi_skqhGQ
Dans les formes dont le diagnostic est trop tardif, la scoliose peut se présenter comme une asymétrie de hauteur des épaules (avec l'une des omoplates plus saillante que l'autre), une tête non centrée par rapport au bassin, une proéminence des côtes d’un côté dans la position penchée en avant qui forme une « bosse », voire une inclinaison de tout le corps d'un côté.
La scoliose de l’adulte est parfois responsable de douleurs du dos (« dorsalgies ») ou de lombaires (« lombalgies »). Un examen médical est alors nécessaire afin de comprendre l’origine de la douleur.
Comment peut évoluer une scoliose ?
La scoliose structurale idiopathique se développe habituellement après la petite enfance, avant la puberté, et pendant l’adolescence et la phase pubertaire.
La scoliose va le plus souvent s’aggraver avec la croissance et c’est pendant cette période de croissance pubertaire qu’il faut absolument la prendre en charge. A l’âge adulte, l’évolution est généralement nulle, et on dit que la scoliose est stable, sauf après la ménopause chez la femme. Cependant, elle peut parfois encore évoluer, mais de façon plus lente qu’à l’adolescence.
Enfin, pour les femmes, la scoliose s’aggrave parfois après la ménopause (surtout si elle touche la zone lombaire). Durant cette période, un déficit en hormones sexuelles, indispensable à la fabrication de l’os fragilise l’os : c’est l’ostéoporose. La maladie ostéoporotique peut favoriser l’aggravation de déformations des vertèbres (fracture ostéoporotique brutale ou « lente » liée à baisse de la résistance osseuse aux forces de compression).
Quels sont les risques de la scoliose ?
Le principal risque de la scoliose est la progression de la déformation de la colonne vertébrale et l’aggravation d’une gêne ressentie qui, d’esthétique, va virer au handicap (« gêne fonctionnelle »).
C’est avec les scolioses les plus sévères que les conséquences sont les plus importantes à long terme : gêne ou insuffisance respiratoire, en rapport avec une diminution du volume du poumon (capacité vitale), en particulier pour les scolioses dont l’angle de Cobb dépasse 90°, douleurs fréquentes de la colonne vertébrale (dorsalgies et/ou lombalgies), apparition de sciatiques, gêne dans la vie quotidienne et professionnelle.
Chez l’enfant, il ne faut jamais négliger le retentissement psychologique secondaire à l'atteinte de l'image corporelle (déformation vertébrale, corset). Il faut en particulier dire à l’enfant que le corset n’est pas éternel, qu’il peut le retirer pour faire du sport et qu’il deviendra de moins en moins contraignant et de plus en plus léger, au fur et à mesure de l’amélioration de la scoliose.
Chez le sujet âgé, les principaux risques sont liés à la souffrance des constituants de la colonne vertébrale en rapport avec l’importance des contraintes mécaniques et apparition d'une arthrose qui va compliquer la scoliose : dégénérescence des disques entre les vertèbres, avec « discarthrose » secondaire, déstabilisation des articulations articulaires postérieures avec « arthrose articulaire postérieure », qui peuvent conduire à l’apparition de sciatiques (« radiculalgies ») par rétrécissement des canaux par lesquels elles passent. Plus spécifiquement, chez la femme après la ménopause, l’ostéoporose peut rendre les vertèbres moins solides : ceci peut aboutir à leur déformation, brutale (fracture) ou progressive.
Quand faut-il penser à la scoliose ?
La scoliose doit être systématiquement recherchée par les parents chez leurs enfants.
Toute la difficulté, en effet, réside dans le fait que les signes sont souvent absents (pas de douleur le plus souvent), et que la scoliose touche des enfants en parfaite santé. Il faut donc contrôler leur dos même sans plaintes de l’enfant, et ceci dès le plus jeune âge, afin de déceler une éventuelle scoliose, car lorsque la déformation du dos est déjà importante les traitements deviennent difficiles et les résultats décevants.
Pour dépister une scoliose débutante, les parents doivent regarder le dos de leur enfant, qui doit se mettre debout, torse nu, jambes tendus et droites avec les pieds joints et les mains penchées vers l’avant. Le dos doit en principe être droit, si ce n’est pas le cas et qu’une partie de la colonne est plus haute que l’autre, il faut consulter un médecin qui évaluera l’importance de la scoliose et son stade de développement.
Un film de la fondation Yves Cotrel permet de mieux comprendre cette méthode de dépistage : https://www.youtube.com/watch?v=Z2Yi_skqhGQ
Avec quoi ne faut-il pas confondre une scoliose ?
Une « attitude scoliotique » est à distinguer de la scoliose. On parle d'attitude scoliotique quand il existe une déviation de la colonne vertébrale qui est « réductible », c’est-à-dire qu’elle disparaît dans certaines circonstances, et particulièrement en position couchée. De plus, il n’y a pas de rotation des vertèbres sur la radiographie. Cette déformation réductible est généralement causée par une mauvaise position, parfois secondaire à une inégalité de longueur des membres inférieurs, à une anomalie du bassin ou à une position visant à diminuer une sensation de douleur (« attitude antalgique »).
Une « déviation scoliotique » peut se voir chez l’adulte âgé. Il ne s’agit pas, à proprement parler, d’une vraie scoliose (il n’y a pas de rotation des vertèbres sur la radiographie). Cette déformation scoliotique peut être due à une dégénérescence des disques entre les vertèbres (« discarthrose ») ou à une déformation des vertèbres dans le cadre d’un traumatisme ou d’une ostéoporose.
Comment est-ce que l’on diagnostique une scoliose ?
Le médecin examine l’enfant ou l’adolescent, torse nu en position debout, pieds joints, comme devraient le faire les parents. Il s’agit de rechercher une éventuelle asymétrie des épaules ou du pli de la taille, qui est le premier signe d’une déformation de la colonne vertébrale.
Puis il demande à l’enfant de se pencher en avant, bras pendants, mains jointes, tête en bas et jambes tendues. Il regarde son dos pour vérifier qu’il n’y a pas de gibbosité (déformation d’un côté du dos en forme de bosse) dans le haut du thorax (ou plus rarement au niveau des vertèbres lombaires). Puis, l’examen est réalisé en position couchée pour regarder si la scoliose se réduit.
S’il existe une scoliose lors de cet examen, le médecin poursuivra son examen par un examen du système nerveux, de la peau et du reste du squelette pour rechercher une maladie ou une malformation qui pourrait être à l’origine de la déformation de la colonne vertébrale.
Quels examens complémentaires faut-il réaliser ?
Si une déformation du dos existe lors de l’examen clinique et qu’une scoliose est suspectée, des radiographies permettent généralement de confirmer le diagnostic et, surtout, d’évaluer son importance.
© 123RF-Laurent Dambies
Il ne s’agit pas de radiographies standard, mais de grand « clichés » spécialisés prenant l’ensemble de la colonne vertébrale, cervicale, dorsale et lombaire, ainsi que le bassin, de face et de profil : c’est la « téléradiographie », que l’on appelle parfois le « grand cliché dorso-lombo-pelvi-fémoral ». C’est à partir de ces radiographies que peuvent être mesurée les angulations des vertèbres entre elles (« angle de Cobb »).
Il s’agit de l'angle formé à partir de l'intersection de deux droites tangentielles l'une au plateau supérieur de la vertèbre supérieure la plus déviée par rapport à la verticale (vertèbre « limite »), l'autre au plateau inférieur de la vertèbre inférieure la plus déviée par rapport à la verticale (vertèbre limite inférieure).
Les radiographies permettront aussi de suivre l’évolution des déformations de la colonne vertébrale grâce à la répétition des mesures de ces déformations et de cet angle de Cobb.
Selon les malades et le traitement envisagé, d’autres examens (IRM, scanner, épreuve fonctionnelle respiratoire,…) peuvent être nécessaires.
Quand parle-t-on d’une forme légère ou grave ?
Le principal critère d'évaluation de la scoliose est le suivi de la mesure de « l’angle de Cobb », sur une radiographie du rachis de face. On raisonne en fonction de l’importance de la scoliose au stade de la découverte et, si elle n’est pas trop importante, en fonction de son évolutivité.
En dessous de 10 degrés, on ne parle pas réellement de scoliose. Entre 10 et 20 degrés, on parle de scolioses bénignes pour lesquelles aucun traitement n’est nécessaire, en dehors de la kinésithérapie (rééducation) et de la pratique régulière d’une activité physique ou d’un sport. Pour un angle de Cobb compris entre 20 et 30 degrés, on parle de scolioses moyennes pour lesquelles un traitement par corset sera le plus souvent suffisant (scolioses « orthopédiques »). Mais, le caractère évolutif de la scoliose est donc basé sur une surveillance adaptée qui permet de repérer ce caractère et de le quantifier. Une scoliose est considérée comme évolutive pour une aggravation de 5° sur 2 radiographies à 4 ou 6 mois d’intervalle. Une courbure supérieure à 30° est réputée d’emblée évolutive.
Entre 30 et 60 degrés, il s’agit de scolioses importantes pour lesquelles une intervention chirurgicale sera le plus souvent obligatoire (scolioses « chirurgicales »), avec un « potentiel de réduction » correct ou bon. Lorsque la courbure dépasse les 60 degrés, on parle de scolioses très importantes, même si le potentiel de réduction peut être non négligeable.
Pourquoi est-ce que la scoliose fait mal ?
La scoliose est le plus souvent non douloureuse. Des douleurs du dos peuvent cependant apparaître en différentes occasions mais elles doivent toujours faire rechercher une évolution de la déformation de la colonne ou une complication.
Le plus souvent il s’agit de douleurs dites « de concavité » ou « de convexité ». Les douleurs de convexité sont théoriquement surtout liées à un étirement des muscles sur la convexité de la colonne vertébrale et la rotation des vertèbres. Une fois que l’on a vérifié qu’il ne s’agit pas d’une évolution de la maladie, il est possible de les soulager par des médicaments contre la douleur (« antalgiques »), associés à de la rééducation.
Les douleurs de concavité peuvent être liées à des conflits entre les vertèbres du fait de leur angulation et de l’amincissement du disque intervertébral, voire s’accompagner de compression de racines nerveuses. Il peut ainsi apparaître des douleurs irradiant en ceinture vers l’avant (« radiculalgies »). Il est possible de les soulager avec des antalgiques, des anti-inflammatoires non stéroïdiens ou des infiltrations, ainsi que de la rééducation.
Chez les sujets âgés, les douleurs peuvent être liées à des déformations des vertèbres en rapport avec une aggravation de la scoliose sur une discarthrose ou un os ostéoporotique.
Que peut-on faire en cas de scoliose ?
En cas de scoliose, l’objectif principal du traitement est de limiter l’aggravation de la déformation de la colonne vertébrale (le « rachis »), voire de la faire régresser : c’est ce qui se produira si elle est prise en charge à temps. Dans tous les cas, des séances de rééducation avec un kinésithérapeute sont prescrites.
Le traitement de la scoliose évolutive se déroule sur plusieurs années et consiste en kinésithérapie prolongée, activité sportive, voire à porter un « corset orthopédique » au-delà de 30°. Si la courbure de la colonne vertébrale est très importante, une opération chirurgicale peut être nécessaire.
En cas de douleurs secondaires à la scoliose, des médicaments contre la douleur peuvent être prescrits. Chez les adultes, il est possible de donner des anti-inflammatoires ou de faire des infiltrations à visée antalgique. Elles sont pratiquées au mieux sous guidage radiologique.
Quelle est l’importance du traitement par corset ?
Le port d'un corset constitue le « traitement orthopédique » : c’est le principal traitement proposé pour l’enfant et l’adolescent lorsque la scoliose est comprise entre 20 et 30°, qu’elle est douloureuse ou évolutive. Cet « appareillage médical » sert à maintenir la colonne vertébrale pour limiter le risque d’aggravation, voire réduire les courbures pathologiques.
Chez un jeune en croissance, le corset doit être porté le plus possible au cours de la journée, sauf pendant les activités sportives et la toilette, et jusqu’à ce que le squelette ait fini de grandir. Chez l'adulte et le sujet âgé, le corset est proposé pour améliorer les douleurs et limiter le retentissement de la scoliose sur la vie quotidienne.

© 123RF-Piskunossky
Une équipe américaine a mené une étude sur des adolescents de 10 à 15 ans, souffrant de scoliose plus ou moins sévère. La moitié d’entres eux devaient porter un corset pendant au moins 18 heures chaque jour, tandis que les autres n’avaient que des visites de contrôle. Au bout de 2 ans de suivi, 72 % des adolescents qui avaient porté un corset avaient un squelette maturité sans que leur scoliose n’atteigne le degré de courbure imposant de recourir à la chirurgie contre 48 % dans le groupe sans corset. Plus les adolescents ont été assidus à mettre leur corset, meilleurs sont les résultats pour leur colonne. Le taux de succès était de 41 % pour ceux qui l’avaient porté moins de 6 heures par jour contre 92 % pour ceux qui s’étaient astreints à le porter au moins 13 heures par jour.
Cependant les 48 % de succès dans le groupe sans corset doivent pousser les médecins à mieux identifier les scolioses évolutives pour éviter d’imposer inutilement le port de cette prothèse.
Il existe différents types de corsets, utilisés selon la nature et l’importance des déformations du rachis. Dans tous les cas, l’appareil est fabriqué sur mesure, à partir d’un moulage du corps, pour être le plus adapté et le mieux toléré possible. Parfois, le malade doit porter un plâtre pendant un à deux mois avant d’utiliser le corset, ceci afin d’obtenir une meilleure correction de la déformation.
Que faire en cas d’échec du traitement par corset ?
En cas d’échec des soins orthopédiques, un traitement chirurgical peut être indiqué pour les scolioses importantes qui poursuivent leur évolution. L'indication concerne environ 10 % des scolioses idiopathiques évolutives du sujet jeune ainsi que les scolioses importantes, avec un angle de Cobb dépassant les 50°. La technique consiste en la mise en place de tiges métalliques vissées dans les vertèbres, et de greffes osseuses, permettant le redressement de la colonne vertébrale, notamment avec la technique et le matériel mis au point par Cotrel et Dubousset. Les complications sont essentiellement locales mais il peut exister des étirements ou des compressions de racines nerveuses dans moins d’1 % des interventions.
Pourquoi faut-il faire de la kinésithérapie ?
Les séances de kinésithérapie prescrites en cas de scoliose ont pour objectifs d’entretenir les amplitudes articulaires vertébrales et costo-vertébrales, de renforcer les muscles érecteurs du dos et d’entretenir la capacité respiratoire.
Ces soins sont souvent associés avec un traitement orthopédique ou chirurgical de la scoliose. Isolément, ils seraient insuffisants pour agir sur l’évolution des courbures de la colonne vertébrale.
Quels sont les facteurs de mauvais pronostic ?
La scoliose tend à s'aggraver avec le temps. Ce degré de progression est variable selon les individus mais il semble plus important pour les scolioses dorsales (plus évolutive que les « thoraco-lombaires » ou que les « lombaires » exclusives), lorsque la courbure initiale est déjà importante, ou lorsque la scoliose survient tôt dans la vie.
Grossièrement, plus le début de la scoliose est précoce plus la déformation finale est grave : 20° de scoliose à 7 ans est grave, mais 20° à 15 ans n’est pas très grave.
La vitesse d’évolution de la scoliose est également importante et on parle de scoliose « évolutive » pour une aggravation de 5° sur 2 radiographies à 4 ou 6 mois d’intervalle. Une courbure supérieure à 30° est réputée d’emblée évolutive, quel que soit l’âge de la personne touchée.
L’évolution de la scoliose doit donc être évaluée plusieurs fois par an car elle conditionne le traitement.
Comment vivre avec un corset ?
Le corset permet de réduire, au moins en partie, les déformations et d’accompagner la croissance de la colonne vertébrale dans une meilleure position. Un corset doit donc être porté plusieurs années et idéalement jour et nuit, mais son type et sa durée d’utilisation quotidienne deviendra de moins en moins contraignant au fur et à mesure de la correction de la scoliose. L’efficacité du port d’un corset est démontrée dans la correction au moins partielle de la déformation scoliotique, par rapport à la kinésithérapie seule.
Le corset peut être plâtré initialement, puis amovible. Le protocole de port du corset est défini avec le médecin. L’objectif est d’obtenir le port du corset plus de 18 heures par 24 heures (voire 23 heures/24) pour une durée d'au moins 18 mois, sauf lors de la pratique d’un sport et lors de la toilette.
Il est habituel que l’appareil semble serré pendant les premiers temps, un peu comme des chaussures neuves. Il n’est donc pas possible de porter un corset rigide aussi longtemps d’emblée et il faut habituer progressivement le corps : initialement, il est possible de ne le porter que 6 heures sur 24 pendant quelques jours, puis augmenter peu à peu le temps de port sur trois semaines, jusqu’à atteindre 18 heures sur 24.
Il faut aussi protéger la peau sous le corset pour éviter une plaie, en particulier aux endroits où le corset fait pression. Pour cela, il faut toujours porter sous le corset un maillot de corps en coton, sans couture et bien ajusté (pour éviter les plis). Il est possible de porter un T-shirt à condition de le mettre à l’envers afin que les coutures ne soient pas au contact direct avec la peau. Il faut absolument vérifier qu’il n’y a ni douleur, ni rougeur, ni plaie lors du port du corset et consulter en cas de plaie. Le port du corset fait souvent transpirer et il ne faut pas hésiter à se laver une à deux fois par jour.
Le port d'un corset n’empêche en aucun cas la pratique du sport. Au contraire, il faut favoriser la pratique d’un sport en cas de scoliose (y compris l’équitation, car ce sont les muscles du dos qui aident à soutenir la colonne vertébrale). Il ne faut pas hésiter à retirer le corset pendant le sport.
Il est conseillé d’être suivi par un kinésithérapeute afin de renforcer l’action du corset et de mettre au point un programme d’auto-rééducation qui sera complémentaire du port du corset.
L’alimentation n’a pas d’incidence sur la scoliose, mais il faut la surveiller afin de ne pas grossir ce qui empêcherait le port efficace du corset.
Peut-on faire du sport avec une scoliose ?
Presque toutes les activités sportives sont encouragées en cas de scoliose, car une pratique régulière permet d’obtenir une bonne musculature capable de soutenir le dos et d'aider à supporter la contrainte et l'inconfort du corset. Cela procure également à l’enfant une pause qui est le plus souvent bienvenue. Le sport peut, par ailleurs, lutter contre la majorité des douleurs.
Equitation, tennis, danse… sont encouragées, même à haut niveau, et pas seulement la natation. Au cours de ces activités sportives, les enfants ont le droit de ne pas porter leur corset orthopédique. Mais le sport ne doit pas retarder la prise en charge de la scoliose par un médecin, car il est impossible de corriger une scoliose avec l’activité sportive seule, ou même la kinésithérapie.
Quel est le suivi médical d’une scoliose ?
La prise en charge d’une scoliose est pluridisciplinaire (médecin ou chirurgien spécialisé, pédiatre, kinésithérapeute) et la surveillance est régulière : plusieurs fois par an, pendant l’enfance et la puberté. Il faut respecter les visites de surveillance et les examens de contrôle, même si l’on se sent bien car il est indispensable de mesurer l'efficacité et la bonne adaptation du traitement.
Il est très important d’effectuer toutes les séances de rééducation. Il faut signaler au médecin toute sensation qui paraît anormale ou toute complication du traitement.
Il est primordial de prolonger le suivi médical d’une scoliose idiopathique tout au long de la vie, en particulier à la ménopause, car la maladie peut encore évoluer après la fin de la croissance osseuse.
Que faut-il faire après une opération chirurgicale ?
Les tiges métalliques fixées sur la colonne vertébrale servent à la prise des greffes, mais elles vont rester en place définitivement. Suite à l’intervention, un déséquilibre du corps peut persister quelque temps en dépit d’une réduction de la déformation : la partie de la colonne vertébrale laissée mobile en dessous des tiges doit s’habituer à la position imposée par l’opération : un nouvel équilibre va s’établir progressivement. Pour ne pas trop solliciter la zone opérée, surtout si elle touche le secteur lombaire, il ne faut pas pratiquer d’activité sportive pendant plusieurs mois afin de permettre la consolidation de la chirurgie et il faut éviter de s’asseoir sur des sièges bas pendant six mois car cela demande une flexion trop importante de la hanche et de la colonne lombaire.
La scoliose en France
La scoliose concerne en moyenne 1 % des enfants et adolescents de 8 à 15 ans et elle touche au total 1 à 3 % de la population française. La scoliose atteint en majorité les filles (une fois et demi à deux fois plus que chez le garçon), et elle est généralement plus grave que chez les garçons.
Les liens de la scoliose
Le site de la fondation Yves Cotrel
http://www.fondationcotrel.org/
Le site Wikipedia
http://fr.wikipedia.org/wiki/Scoliose
Les liens internes à Pourquoi Docteur
Scoliose : les parents doivent la dépister eux-mêmes
Scoliose : le corset permet d’éviter la chirurgie
Richard III n’était pas un "crapaud bossu", il souffrait de scoliose



























Commentaires
Ajouter un commentaire
commentaires