Rhumatologie
Psoriasis : risque de la transition vers le rhumatisme psoriasique précoce versus tardive
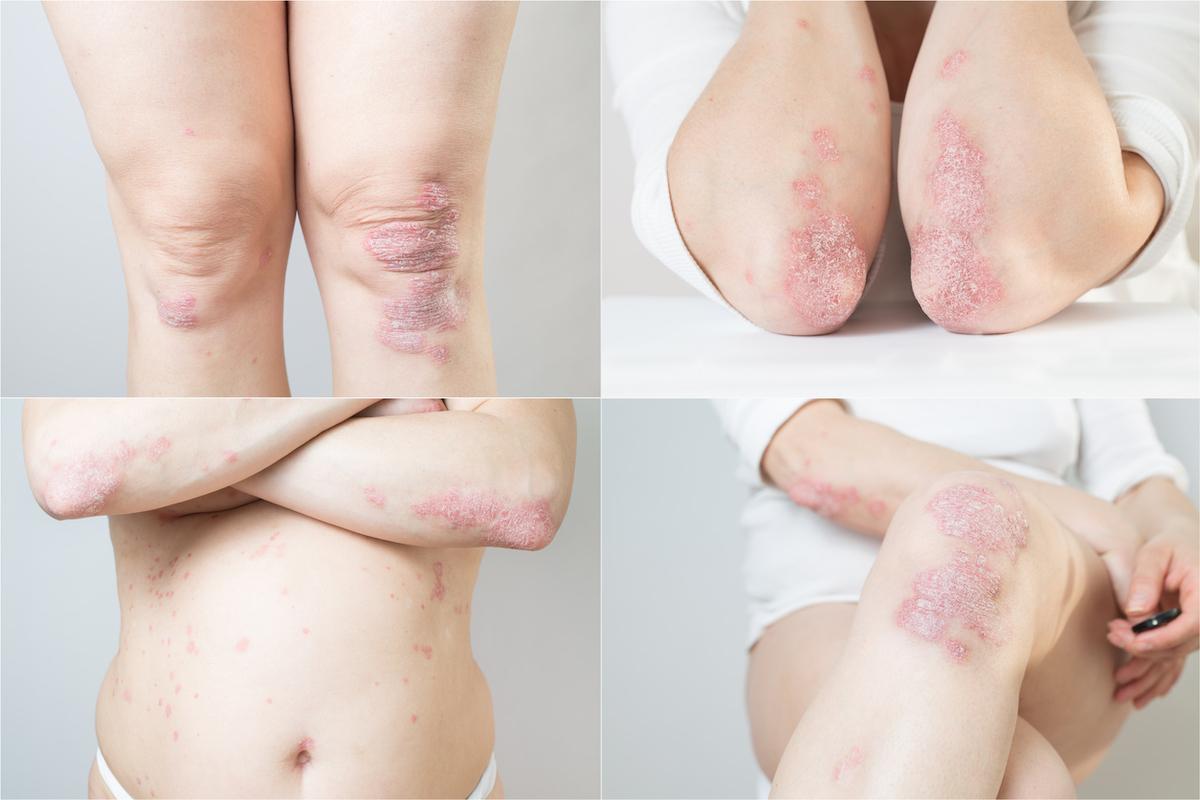
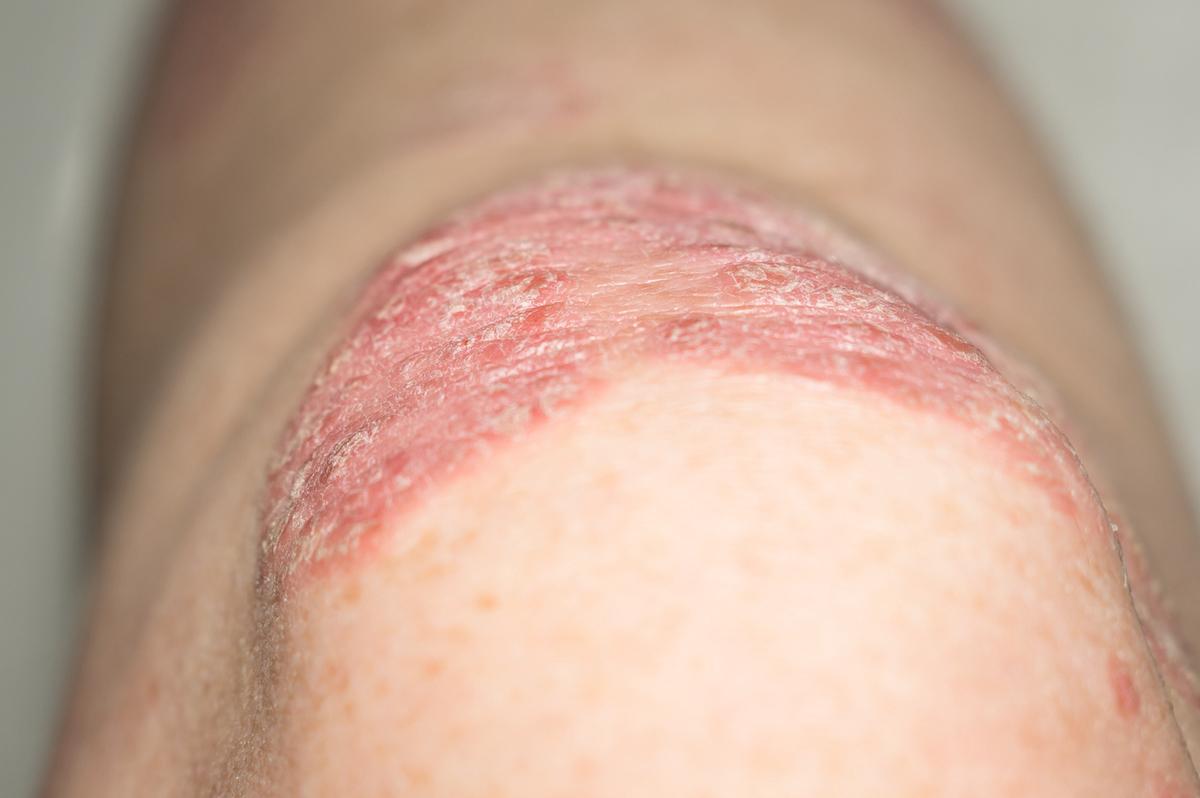
La durée de transition entre psoriasis cutané seul et rhumatisme psoriasique (RhPso) varie considérablement mais est en moyenne de 9 ans. Une transition tardive s’associerait à une atteinte cutanée plus sévère (PASI plus élevé) mais ne semble pas modifier l’évolution articulaire ni l’accumulation de dégâts structuraux.
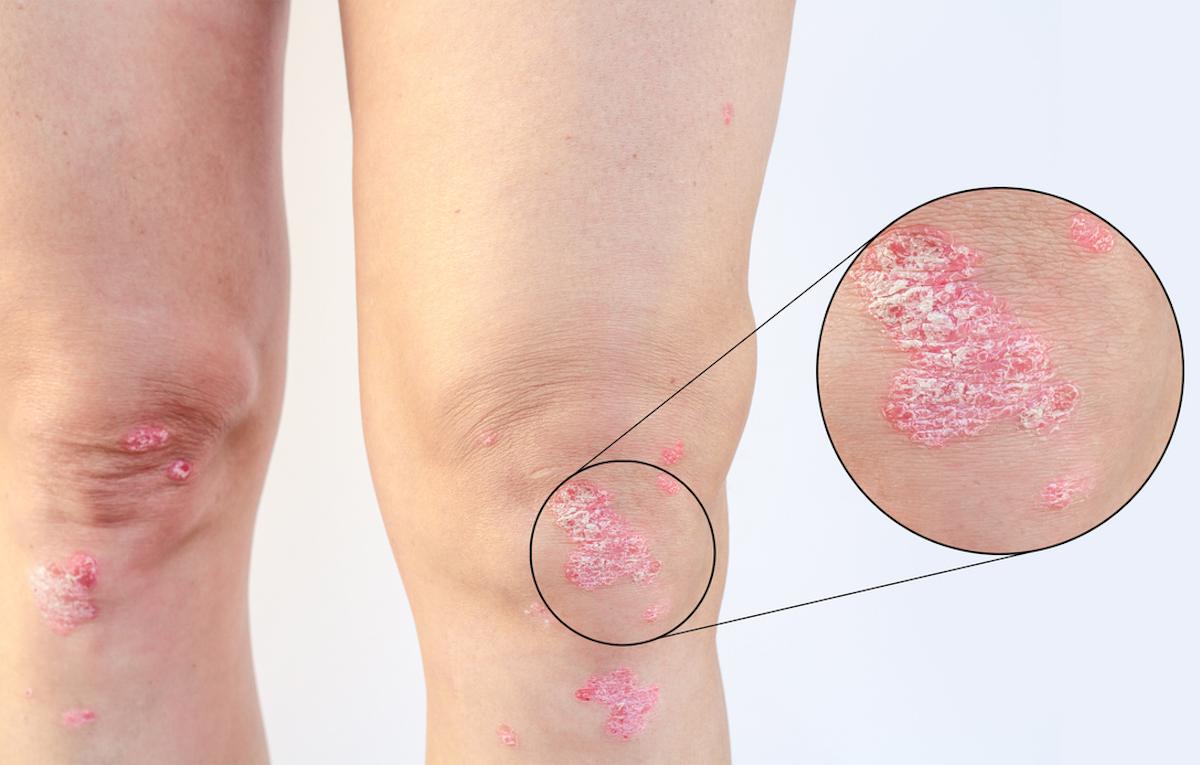
- Natalia SERDYUK/istock
Le rhumatisme psoriasique (RhPso) se caractérise par une inflammation articulaire (périphérique et/ou axiale) associée à un psoriasis cutané. Dans la majorité des cas, l’atteinte cutanée précède la symptomatologie articulaire d’environ 7 à 8 ans, mais cette latence peut être très variable, certaines études rapportant des délais allant de quelques mois à plus de 10 ans. De multiples facteurs déterminent le risque de transition vers le RhPso. Les facteurs liés à la maladie cutanée (psoriasis du cuir chevelu, atteinte unguéale, psoriasis sévère), les comorbidités (obésité, dépression), les facteurs environnementaux (traumatisme articulaire, tabagisme) et la génétique (antécédents familiaux de RhPso, HLA-B*27 et HLA-C*06) sont les facteurs les plus étudiés. Cependant, les facteurs qui déterminent une transition précoce ou tardive sont en grande partie inconnus.
Dans cette étude, dont les résultats sont publiés dans Seminars in Arthritis and Rheumatism, 702 patients formant une cohorte « inception » (RhPso datant de 2 ans au plus) ont été classés en deux groupes selon la médiane de 9 ans entre le diagnostic de psoriasis et celui de RhPso : « transition précoce » (52,1 % des patients, <9 ans) et « transition tardive » (47,9 %, ≥9 ans). Le temps de transition médian du psoriasis au RhPso dans cette cohorte est de 9 ans. Après l'avènement des produits biologiques, en l'an 2000, l'intervalle de transition s'est allongé de manière significative. Les résultats montrent que le groupe tardif a un âge plus précoce au diagnostic de psoriasis cutané mais un âge plus avancé au diagnostic de rhumatisme psoriasique, un indice de masse corporelle (IMC) plus élevé, un score PASI (Psoriasis Area and Severity Index) plus important et une moindre utilisation de traitements de fond conventionnels (csDMARDs). Malgré ces différences, on n’observe pas de disparités claires dans la présentation articulaire initiale ni dans l’accumulation de dommages structuraux à 5 ans.
Plus grande fréquence de l’allèle HLA-C06 dans le groupe transition tardive
Au-delà de cette comparaison binaire, des analyses supplémentaires divisant le délai de transition en quartiles confirment que, chez les patients avec une transition très tardive (jusqu’à 30 ans ou plus), la progression radiographique est légèrement plus lente, bien que cette différence ne soit pas statistiquement marquée dans tous les modèles.
La recherche de facteurs génétiques confirme la plus grande fréquence de l’allèle HLA-C06 dans le groupe tardif, potentiellement lié à un psoriasis plus sévère et de plus longue durée avant l’atteinte articulaire. En revanche, la distribution de l’allèle HLA-B27 n’est pas significativement différente, suggérant que ce gène influence plutôt l’apparition et la sévérité de la composante inflammatoire axiale plutôt que l’intervalle psoriasis-RhPso.
Sur le plan de la tolérance aux traitements, aucune différence notable n’a été mise en évidence entre transitions précoce et tardive. Les patients du groupe tardif avaient toutefois moins souvent eu recours aux csDMARDs au moment de la première consultation, suggérant un possible « sous-traitement » initial de leur maladie cutanée. Malgré cela, les taux de progression des lésions structurales articulaires (évaluées radiographiquement) et l’activité inflammatoire globale (évaluée sur 5 ans via le nombre moyen d’articulations gonflées) ne diffèrent pas significativement, hormis une tendance à une activité cumulée plus élevée dans le groupe à transition précoce.
Une cohorte prospective monocentrique
Les données proviennent d’une cohorte monocentrique suivie sur plus de quatre décennies, incluant uniquement des patients dont de RhPso était de moins de deux ans d’évolution au moment de leur inclusion (« inception cohort »). Les dates de diagnostic de psoriasis et de RhPso reposent principalement sur les déclarations des patients, introduisant un risque de biais de rappel. De plus, l’absence de définition standardisée de « transition précoce » ou « tardive » dans la littérature a conduit à utiliser la médiane (9 ans) ou les quartiles comme seuils de classification.
Cette variabilité souligne la complexité de la relation entre gravité du psoriasis, délai avant l’apparition du RhPso et progression des lésions articulaires. En pratique clinique, ces résultats invitent à identifier rapidement les patients à risque de RhPso, en particulier ceux ayant un psoriasis sévère (PASI élevé) et/ou un IMC élevé, afin d’optimiser la prise en charge dermatologique et de prévenir une éventuelle inflammation musculosquelettique. Les médecins doivent également être conscients qu’un délai prolongé entre le psoriasis et de RhPso n’implique pas nécessairement un pronostic articulaire plus défavorable à long terme.
Des recherches supplémentaires, notamment sous forme d’études multicentriques et de suivi prospectif d’une population de psoriasiques avant le diagnostic de rhumatisme psoriasique, permettront de mieux cerner les facteurs de risque de transition précoce et de clarifier l’impact des traitement systémiques et en particulier des biothérapies, sur ce délai. L’objectif à terme est de caractériser des sous-groupes de patients, notamment sur des bases génétiques ou cliniques, pour orienter le dépistage précoce du rhumatisme psoriasique et moduler la stratégie thérapeutique en fonction de la probabilité de progression articulaire.